Diagnostisch proces
B Inleiding
Het fysiotherapeutisch diagnostisch proces moet, mede op grond van de medische gegevens, antwoord geven op de vraag of de (oorzakelijke en) belemmerende factoren die hebben geleid tot de door de patiënt aangegeven en de door de fysiotherapeut geconstateerde gezondheidsproblemen, beïnvloedbaar zijn door fysiotherapie. Het diagnostisch proces leidt tot formulering van de fysiotherapeutische diagnose. Door middel van anamnese en onderzoek worden de ernst en de prognose van het letsel van het kapsel-bandapparaat van de enkel vastgesteld.
Het fysiotherapeutisch diagnostisch proces moet antwoord geven op de vraag of de (oorzakelijke) en belemmerende factoren die hebben geleid tot de door de patiënt aangegeven en door de fysiotherapeut geconstateerde gezondheidsproblemen, beïnvloedbaar zijn door fysiotherapie.
Diagnostisch proces acuut enkelletsel
In de richtlijn is een (acuut) traumatisch letsel van het laterale kapsel-bandapparaat van de enkel als uitgangspunt gekozen. Hieronder wordt een trauma verstaan, met een inverterend krachtsmoment in de voorgeschiedenis, van het laterale kapselbandapparaat van de enkel (ligamentum talofibulare anterius, ligamentum calcaneofibulare en ligamentum talofibulare posterius). Letsels van mediale en meer distale ligamenten zijn in deze richtlijn niet beschreven.
Als een acuut enkelletsel wordt in deze richtlijn een inversieletsel beschouwd waarbij het onderzoek en de behandeling plaatsvinden tussen 0 en 6 weken na het ontstaan van het letsel. Keuzes voor het behandelbeleid worden gemaakt op basis van inschatting van de ernst van het letsel. Deze inschatting wordt gemaakt aan de hand van de Functiescore van De Bie et al. en op basis van de gevraagde belasting in werk en sport.27
Bij twijfel over de ernst van het letsel vindt na een week herbeoordeling door de fysiotherapeut plaats. In het geval van sportspecifieke revalidatie bij maximale (top)sporters kan de behandeling zich uitstrekken tot ongeveer 12 weken na ontstaan van het letsel.
Diagnostisch proces functionele instabiliteit
Bij functionele instabiliteit moet er een antwoord komen op de vragen waarom de patiënt restklachten heeft na een inversietrauma en waarom er geen functioneel herstel is opgetreden. Voordat het mogelijk is behandeldoelen en behandelplan te formuleren, zal duidelijk moeten zijn of er sprake is van functionele instabiliteit of van andere chronische klachten.
De fysiotherapeut zal zich daarom een oordeel willen vormen over onder meer de coördinatie, de mobiliteit, de kracht, de belastbaarheid, de oorzaak van eventueel aanwezige pijn en over de eventuele mechanische instabiliteit. Tevens is het van belang dat tijdens de anamnese de doelen en verwachtingen van de patiënt ten aanzien van therapie expliciet aan het licht komen. De individuele wensen van de patiënt zijn immers medebepalend voor de behandeldoelen en het behandelplan. Dit betekent concreet dat er antwoord moet komen op de volgende vragen:
- Naar welk niveau van functioneren wil de patiënt terugkeren?
- Doet de patiënt aan sport en is dit belangrijk voor hem?
- Welke andere activiteiten zijn belangrijk voor hem?
- Wat verwacht de patiënt van de therapie?
B.1 (Aanvullende) anamnese
Oorzakelijke factoren
- Is er sprake geweest van een inversietrauma?
- Hoe is het trauma ontstaan?
- Ontstond het trauma onder hoge snelheid (hoog-energetisch letsel)?
- Waar was/is de pijn gelokaliseerd?
- Is er sprake van een recidiefletsel? Zo ja, hoe lang geleden en hoe was het herstel?
Beloop in de tijd
- Hoe lang geleden heeft het trauma plaatsgevonden?
- Welke maatregelen heeft de patiënt genomen (koelen, compressie, elevatie en rust)?
- Welke medische/ therapeutische interventies hebben plaatsgevonden en met welk resultaat?
- Is de pijn direct na het trauma ontstaan?
- Hoe is het verloop van de pijn geweest?
- Wanneer is de zwelling ontstaan? Snel of langzaam?
- Hoe was het beloop van de zwelling in de tijd?
- Hoe was het beloop van de belastbaarheid in de tijd?
- Hoe was het functieherstel in de tijd ten aanzien van adl, werk en sport?
Inventarisatie van de klachten c.q. status praesens
- Functies en anatomische eigenschappen:
- Is er momenteel sprake van pijn; tijdens belasting / na belasting / in rust?
- Is de steunfunctie van de voet momenteel verminderd?
- Is er sprake van relevante nevenpathologie (andere ziekten of aandoeningen)?
- Specifiek bij functionele instabiliteit:
- Heeft de patiënt last van angst om te zwikken (‘fear of giving way’) of feitelijk zwikken?
- Zo ja, hoe vaak per dag/week en op welk moment treden fear of giving way of feitelijk zwikken op: tijdens adl, inspanning, vermoeidheid?
- Nemen de klachten na een dergelijk voorval toe? Zo ja, welke klachten zijn dat, bij welke activiteiten, en hoelang houden ze aan?
- Gebruikt de patiënt externe hulpmiddelen als tape of brace?
- Op welk moment, met welke reden en hoe vaak gebruikt de patiënt deze?
- Activiteiten:
- In welke mate kan de patiënt de enkel belasten tijdens adl, werk en sport?
- Participatie:
- Zijn activiteiten in en rondom huis, werk, huishouden en sport hervat naar het niveau van voor het trauma?
- Externe factoren:
- Vormen externe factoren (zoals woon- of werksituatie) een belemmering voor herstel?
- Persoonlijke factoren:
- Hoe gaat de patiënt met de klachten om?
Voorgeschiedenis
Een inversieletsel in de voorgeschiedenis is de belangrijkste risicofactor voor het opnieuw ‘door de enkel gaan’.84-86 Het trauma, het herstelproces daarna en eventuele recidiefletsels dienen goed te worden uitgevraagd.
Pijn en zwelling
Pijn en zwelling op zich zeggen weinig omtrent de ernst van het (acute) enkelbandletsel, maar pijn en zwelling in combinatie met een verminderd vermogen om op de aangedane voet steun te nemen, lijken prognostisch wél van belang.27 Met name bij functionele instabiliteit kunnen pijn en zwelling signalen zijn van een te grote belasting ten opzichte van de momentane belastbaarheid.
Bouw van de voet
Er is geen onderzoek gevonden waaruit een relatie blijkt tussen de bouw van de voet en instabiliteitsklachten.67
Ernst van het (acute) letsel
In de literatuur worden drie graden van ernst van het letsel weergegeven. Graad I representeert een distorsie (overrekking), graad II een partiële ruptuur en graad III een totale ruptuur van het laterale kapsel-bandapparaat.20,21 Er is echter tot nu toe geen relatie gevonden tussen de ernst van het letsel en het herstel, of tussen de ernst van het letsel en het klinische beeld.22
Zowel in de NHG-Standaard als in de CBO-Consensus wordt het belang benadrukt van het onderscheid tussen een graad I-laesie (distorsie) enerzijds en een graad II- of III-laesie (ruptuur) anderzijds, waarbij distorsie als letsel wordt beschouwd dat snel herstelt, terwijl een ruptuur een uitgebreidere behandeling verdient.1,2 Het blijft tot op heden onduidelijk of vaststellen van een ruptuur consequenties heeft voor het te volgen beleid.
Van Moppes en Van den Hoogenband geven aan dat de voorspellende waarde van dergelijk onderzoek beperkt is daar op langere termijn de klachten van patiënten met licht en ernstiger letsel niet verschillen.22 Van Dijk stelt daarentegen in zijn proefschrift dat ‘zo lang er geen studie aangeeft dat de lange termijn prognose met en zonder behandeling gelijk is, aangenomen moet worden dat de aard en ernst van het letsel van invloed zijn op de prognose’.20
De ernst van het letsel kan ook worden uitgedrukt in het onderscheid tussen trauma’s met lage snelheid (misstap) en hoge snelheid (missprong). Van Dijk vindt significant meer kraakbeenbeschadiging bij patiënten na trauma’s met hoge snelheid.20 Met name bij prestatiegerichte en maximale sporters kan dit gegeven van belang zijn in verband met de hoge snelheden die tijdens sport worden bereikt.
B.2 (Aanvullend) onderzoek
Inspectie
- Waar is de pijn gelokaliseerd?
- Is er sprake van zwelling? Waar, in welke mate en wat is de kleur ervan?
- Hoe is de statiek? Zijn er standsafwijkingen?
Differentiaaldiagnostiek
Aangezien bij acuut enkelletsel een fractuur kan optreden, adviseert de werkgroep om ten behoeve van de fractuurdiagnostiek in de acute fase (tot 7 dagen na het trauma) de ‘Ottawa ankle rules’ te hanteren. Volgens deze regels is er een indicatie voor röntgendiagnostiek van de enkel of de middenvoet indien de patiënt pijn aangeeft in het malleolaire gebied en er sprake is van:
- onvermogen de enkel te belasten (vier stappen 2×2-lopen zonder hulp); of
- pijn bij palpatie van dorsale of caudale zijde van de laterale malleolus (onderste 6 cm); of
- pijn bij palpatie van dorsale of caudale zijde van de mediale malleolus (onderste 6 cm); of
- pijn bij palpatie van de basis van het os metatarsale V; of
- pijn bij palpatie van het os naviculare.
Overige onderzoeksbevindingen die verdenking op een fractuur in de middenvoet geven, zijn:
- asdrukpijn in de voorvoet of de hiel;
- drukpijn op het verloop van de fibula (de zogeheten maison neuf-fractuur).
Kleine avulsiefracturen hebben in het merendeel van de gevallen geen consequenties voor het te voeren beleid. Als de patiënt de voet binnen 48 uur na het trauma kan belasten, is de kans gering dat er sprake is van een fractuur. Het is een gunstig teken voor de ernst van het letsel en het beloop van het herstel. In de volgende figuur zijn de Ottawa ankle rules weergegeven.
De Ottawa ankle rules.
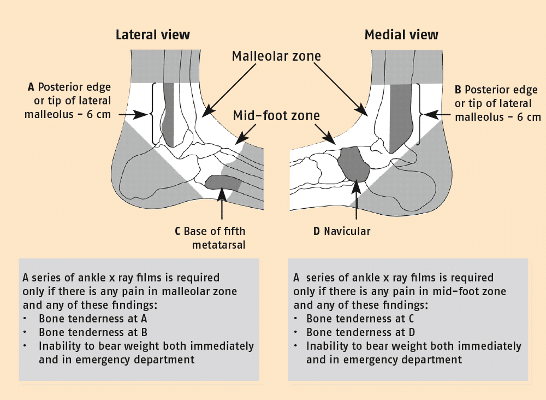
Met toestemming overgenomen uit: Bachmann LM, Kolb E, Koller MT, Steurer J, Ter Riet G. Accuracy of Ottawa ankle rules to exlude fractures of the ankle and mid-foot: systematic review. BMJ 2003;326:417-23.
Een onderzoeksbevinding die spieren/of peesletsels doet vermoeden is het onvermogen van de patiënt om de spieren van het onderbeen aan te spannen vanwege de pijn en/of vanwege onderbreking van de continuïteit van de spier en/of pees. Andere onderzoeksbevindingen die een uitgebreider letsel doen vermoeden zijn:
- hyper- of hypomobiliteit van de enkel;
- pijn aan de mediale zijde (‘kissing pain’/osteochondraal letsel).
Bij verdenking op een fractuur, spieren/of peesletsel of uitgebreidere pathologie wordt, in overleg met de patiënt, terugverwezen of overleg gepleegd met de huisarts of de specialist, die alsnog aanvullende diagnostiek kan verrichten c.q. aanvragen om vervolgens het te voeren beleid te bepalen.
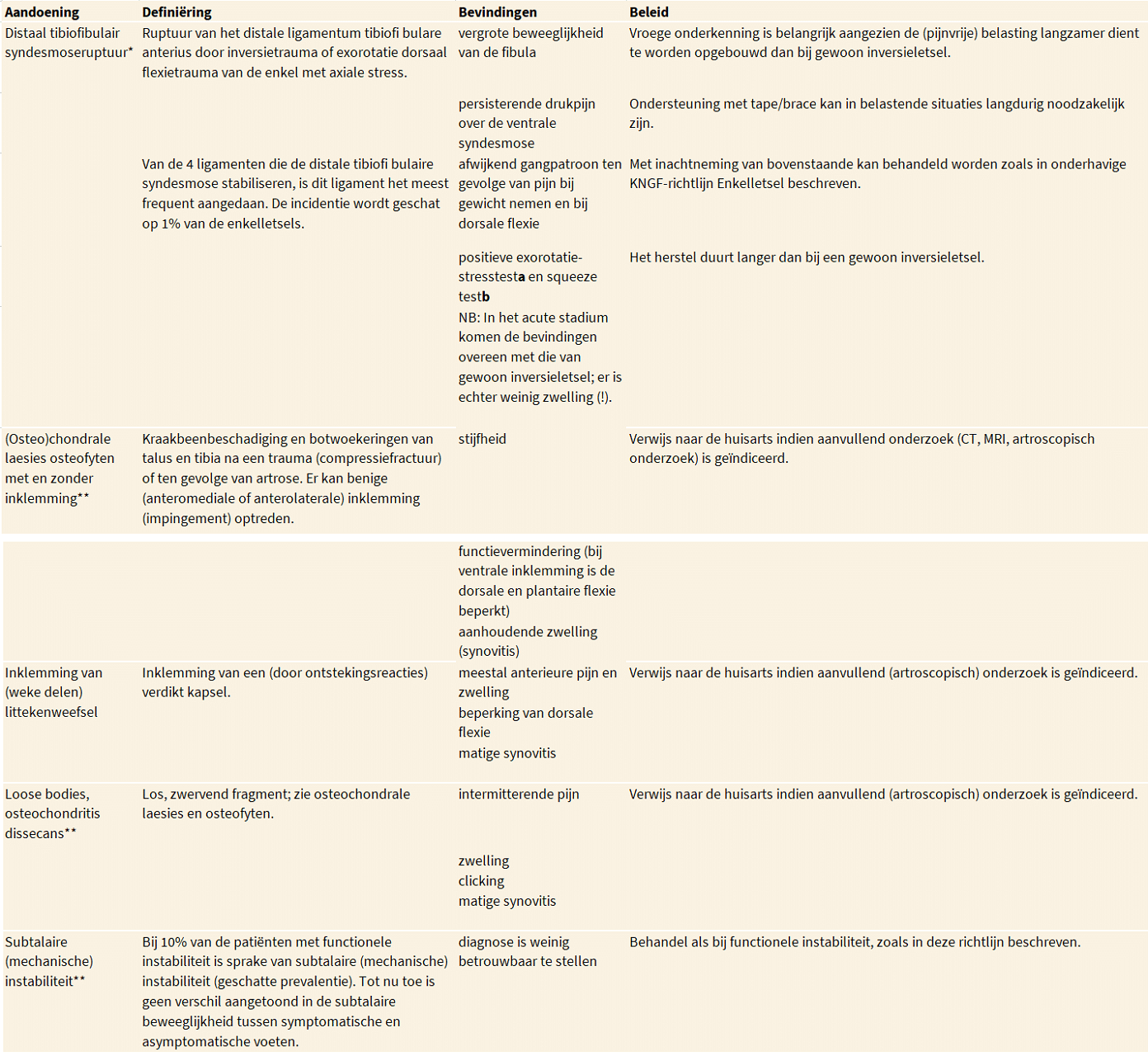
Ten behoeve van de differentiaaldiagnostiek staan in de volgende tabel de belangrijkste symptomen en het gebruikelijke beleid bij genoemde aandoeningen beschreven. Zie ook de Verantwoording van paragraaf A7.1.
Differentiaaldiagnostiek bij chronische enkelklachten.
Functieonderzoek
- Actief bewegingsonderzoek: Is actieve plantaire en dorsale flexie van de voet mogelijk?
- Passief bewegingsonderzoek: Is eventueel (belast en onbelast) passieve dorsale flexie mogelijk?
- In welke mate kan de voet worden belast?
- Is er daarbij sprake van pijn, giving way, bewegingsangst of anderszins?
- Is de patiënt in staat om op één been te staan met open c.q. gesloten ogen?
- Hoe verhouden zich de evenwichtsreacties van de aangedane tot die van de niet-aangedane zijde in stand en tijdens lopen?
Acuut enkelletsel
In verband met (sportspecifieke) revalidatie: Is er sprake van een ruptuur van het ligamentum talofibulare anterius? Het onderscheid tussen een distorsie of ruptuur kan worden gemaakt met uitgesteld fysisch diagnostisch onderzoek (4-5 dagen na trauma), namelijk: het uitvoeren van een voorste schuifladetest , het vaststellen van hematoomverkleuring en palpatiepijn van het ligamentum.
Functionele instabiliteit
- Hoe is het gangpatroon?
- Is de patiënt in staat om, na een sprong op het aangedane been, weer stil te staan op één been?
- Is de patiënt in staat om op de tenen/hakken te gaan?
- Is de patiënt in staat om hogere belastingsvormen met dubbeltaken uit te voeren?
De werkgroep formuleerde de volgende aanbevelingen:
(2 t/m 4) Passieve tests
De werkgroep is van mening dat passieve (stress)tests over het algemeen geen toegevoegde waarde hebben voor het bepalen van de fysiotherapeutische diagnose bij enkelletsel.
Er zijn aanwijzingen dat de (uitgestelde) voorste schuifladetest aanvullende informatie kan geven over de mechanische instabiliteit van de enkel.
De werkgroep is van mening dat de (uitgestelde) voorste schuifladetest alleen geïndiceerd is bij prestatiegerichte sporters en maximale sporters, ter ondersteuning van de revalidatie en verwachte terugkeer op (top)sportniveau.
(5) Gebruik van de Functiescore
Er zijn aanwijzingen dat de Functiescore een adequaat instrument is om lichte enkelletsels te onderscheiden van zware enkelletsels.
Passieve tests
De test die onderscheid kan aangeven tussen een distorsie en een ruptuur is mogelijk de voorste schuifladetest. In de acute fase na het trauma is de betrouwbaarheid en de validiteit van de test laag.20,87,88 Wanneer uitvoering ervan niet onder (lokale) verdoving plaatsvindt, zijn betrouwbaarheid en validiteit nog lager.20,87 De betrouwbaarheid is echter hoger als de schuifladetest 4 tot 7 dagen na het trauma wordt uitgevoerd, in combinatie met andere tests.20,89 Resultaten zijn dan vergelijkbaar met de resultaten van artrografie.
Uitvoering van de test zonder verdoving is waarschijnlijk in het subacute of chronische stadium beter te tolereren dan in de acute fase, omdat er in de eerstgenoemde stadia sprake is van minder pijn, zwelling en reactieve spierspanning, waardoor de betrouwbaarheid van de schuifladetest naar verwachting stijgt.20
De fysiotherapeutische relevantie van passieve tests voor het onderscheid tussen een distorsie en een ruptuur is niet duidelijk. Hubbard et al. hebben aangetoond dat bij patiënten met functionele instabiliteit een toegenomen anterior-posterior verplaatsing is waar te nemen.90 Zij hebben echter klinisch geen verschillen gevonden tussen patiënten met en zonder toegenomen anterior-posteriorverplaatsing.
Bij prestatiegerichte sporters en maximale sporters kan, indien de behoefte bestaat, de schuifladetest eventueel worden uitgevoerd ter bepaling van de mate van mechanische instabiliteit. Bij deze groep patiënten kan aanvullende informatie van belang zijn in verband met de hoge belasting van de enkel in hun sportactiviteiten.
Schuifladetest
Uitgangshouding van de patiënt:
- ruglig, het bovenbeen rust op de bank, de knie is gebogen en het onderbeen hangt af;
- in zit met afhangend been;
Omvat de hiel, ondersteun de voetzool van de patiënt met de onderarm en houd de voet in 10 tot 15 graden plantaire flexie. Omvat vervolgens met de andere hand de voorzijde van het onderbeen ongeveer 10 cm boven de enkel. Beweeg de ontspannen voet naar ventraal bij gefixeerd onderbeen.
Interpretatie: De test is positief als de voet ten opzichte van het onderbeen minstens 1 cm meer naar ventraal glijdt dan de voet aan de gezonde zijde bij het uitvoeren van dezelfde test. De patiënt moet kunnen ontspannen: de test is niet pijnlijk en de onderzoeker vertelt aan de patiënt wat er gaat gebeuren, zowel van tevoren als op het moment zelf.
Er is geen consensus in de literatuur aangaande het nut van uitvoering van talar tilt-tests. De prognostische waarde van deze tests wat betreft herstel van het letsel is gering en het te voeren beleid wordt niet beïnvloed door de resultaten van de tests. De correlatie tussen een positieve talar tilt en functionele instabiliteit is matig.90-93 Derhalve zijn deze tests niet in de richtlijn opgenomen.
Passieve tests ter lokalisatie van de pijn worden niet uitgevoerd, omdat lokale behandeling (op pijnpunten) in deze richtlijn niet wordt toegepast; in de literatuur zijn voor deze behandeling geen argumenten te vinden.
Op basis van bovenstaande formuleerde de werkgroep de volgende aanbevelingen:
(2) Passieve tests (niveau 4)
De werkgroep is van mening dat passieve (stress)tests over het algemeen geen toegevoegde waarde hebben voor het bepalen van de fysiotherapeutische diagnose bij enkelletsel.
(3) Passieve tests (niveau 3)
Er zijn aanwijzingen dat de (uitgestelde) voorste schuifladetest aanvullende informatie kan geven over de mechanische instabiliteit van de enkel.
Kwaliteit van de gevonden artikelen: A2 (Van Dijk, 199420).
(4) Passieve tests (niveau 4)
De werkgroep is van mening dat de (uitgestelde) voorste schuifladetest alleen geïndiceerd is bij prestatiegerichte sporters en maximale sporters, ter ondersteuning van de revalidatie en verwachte terugkeer op (top)sportniveau.
Functiescore
De werkgroep stelt voor om bij acuut letsel het onderscheid tussen lichte en ernstiger letsels te maken aan de hand van de functiescore van De Bie et al.27 Onderscheid maken aan de hand van deze score maakt uitvoering van de schuifladetest ter bepaling van de ernst van het letsel overbodig.
Indien een patiënt binnen vijf dagen na het trauma bij de fysiotherapeut komt, kan gebruik worden gemaakt van de Functiescore.
Met behulp van deze score is de therapeut in staat om ‘lichte’ letsels te onderscheiden van ernstigere letsels. Aan de hand van bepaling van de functiescore (door de fysiotherapeut) kan bij acuut enkelletsel een prognose worden gegeven omtrent de hersteltijd. Bij patiënten met een score van meer dan 40 punten op dag 0 tot 5 na ontstaan van het letsel is sprake van een licht letsel. Zij ontwikkelen zeer snel een redelijk looppatroon, met in de meeste gevallen geringe zwelling en geringe pijn tijdens het lopen en kunnen naar verwachting binnen 14 dagen weer hun normale dagelijkse activiteiten uitvoeren.27 In het algemeen is geen specifieke fysiotherapeutische behandeling nodig, uitgaande van een normaal beloop van het herstel.
Hiervan kan worden afgeweken als er sprake is van een pre-existente instabiele enkel (recidiefletsels). Bij lichte letsels kan in het kader van sportspecifieke revalidatie van prestatiegerichte sporters en maximale sporters worden behandeld tot volledig herstel.
Patiënten met ernstige(r) letsels (≤ 40 punten) dienen wel specifiek behandeld/begeleid te worden.
Op basis van bovenstaande formuleerde de werkgroep de volgende aanbeveling:
(5) Gebruik van de Functiescore (niveau 3)
Er zijn aanwijzingen dat de Functiescore een adequaat instrument is om lichte enkelletsels te onderscheiden van zware enkelletsels.
Kwaliteit van de gevonden artikelen: B (De Bie et al., 199727).
Onderzoek van de mobiliteit van de enkel
De bewegingsuitslag die het eerst tot pijn en functionele problemen leidt bij verminderde mobiliteit is de dorsale flexie.66 Er is 20 tot 30 graden dorsale flexie nodig om te kunnen rennen.94,95 Met betrekking tot het gangpatroon is een pijnvrije bewegingsuitslag van de dorsale flexie bepalend voor de snelheid van gaan en voor de staplengte contralateraal.
Indien, naar aanleiding van de anamnese, het actief bewegingsonderzoek of de observatie van het gangpatroon, de indruk bestaat dat de dorsale flexie beperkt en/of pijnlijk is, wordt passief onderzoek van de mate van dorsale flexie aangeraden.
Beoordelen van het lopen
Uitgangspunt van de werkgroep is dat een normaal looppatroon voorwaarde is voor herstel van de enkel op stoornisniveau. Anders gezegd: een afwijkend looppatroon kan klachten van de enkel onderhouden. Herstel van het normale dynamische gaan vormt een van de subdoelstellingen van de behandeling.
Dynamisch gaan onderscheidt zich van het statisch lopen, waarbij de gewrichten meer gefixeerd zijn, en van passief lopen, waarbij de stabiliteit voornamelijk wordt verzorgd door het kapsel-bandapparaat. De specifieke kenmerken van het dynamisch lopen, afgeleid van de Ganganalyselijst Nijmegen(GALN)96 zijn:
- de stapfrequentie is 100 tot 120 stappen per minuut;
- er vindt een flexiebeweging plaats in de knie aan het begin van de standfase;
- de hak maakt als eerste contact met de vloer;
- er vindt hielheffing van het standbeen plaats voordat het contralaterale been hielcontact heeft (actieve afwikkeling);
- de romp bevindt zich boven of voor de heupen/ voeten;
- de armen zwaaien alternerend, ontspannen mee; de bewegingsuitslagen zijn gelijk;
- de bewegingsuitslagen van alle gewrichten zijn binnen de norm van het normale gaan.
Onderzoek van de proprioceptie en lokale spierkracht
Om de proprioceptie te testen, is gekozen voor het staan op één been met open en met gesloten ogen. Er dient te worden gelet op links-rechtsverschillen in houdingsreacties, met name in het frontale vlak, en op pijn.44 De fysiotherapeut dient vooraf in te schatten of deze test geschikt is voor de patiënt. Met deze test is het mogelijk zowel houdingsreacties (‘postural sway’) als de controle over het statisch evenwicht te evalueren om de afferente combinatie van perifere, vestibulaire en visuele bijdragen aan de neuromusculaire controle vast te stellen.39,42,44 Tevens maakt de neuromusculaire controle zelf onderdeel uit van de test. Deze zorgt, naast voor de verwerking van de afferente stimuli, voor de productie van een toereikende reactie.59 Door het sluiten van de ogen vervalt de visuele bijdrage en wordt er meer gevraagd van de sensorische feedback.
De volgende test bestaat uit het maken van een sprong vanuit stand op één been, waarbij de patiënt moet landen op het aangedane been. De fysiotherapeut beoordeelt de controle op het evenwicht op één been na de landing.
Om een indruk te krijgen van de kracht van plantaire en dorsale flectoren kan worden gekeken naar het komen tot stand op de hiel of tenenstand op één been waarbij links-rechtsverschillen met betrekking tot het aantal keer per minuut kunnen worden geteld.97 Deze tests kunnen eventueel na een aantal zittingen worden herhaald als instrument voor evaluatie van de therapie. Indien de patiënt wordt getraind op kracht, dient evaluatie op kracht plaats te vinden; wordt de proprioceptie getraind, dan dient evaluatie daarop te geschieden.
Bepalen van de kwaliteit van bewegen
Als voornoemde tests goed worden volbracht, kan worden gekeken naar de ‘kwaliteit van bewegen’ tijdens opdrachten met een zwaardere belasting en met dubbeltaken. Te denken valt hierbij bijvoorbeeld aan activiteiten die door de patiënt als belangrijk en problematisch worden ervaren of aan het testen van de balans op een beweeglijke ondergrond, zoals het staan op de oefenmat, oefentol of trampoline (met eventueel nog verzwarende neventaken als het gooien van een bal).
B.3 Meetinstrumenten
Meetinstrumenten worden gebruikt om het functioneren van de patiënt zo objectief mogelijk vast te stellen. Er zijn diverse meetinstrumenten beschikbaar; de meeste ervan zijn echter slechts beperkt getest op betrouwbaarheid en validiteit. Bij toepassing van bedoelde meetinstrumenten en de interpretatie van de uitslagen dient uiteraard rekening te worden gehouden met deze beperking.
De meetinstrumenten die van toepassing kunnen zijn bij patiënten met Enkelletsel zijn op systematische wijze gekoppeld aan de gezondheidsdomeinen van de ICF. In de volgende figuur staat een overzicht van de aanbevolen meetinstrumenten. Deze instrumenten kunnen worden toegepast wanneer daar in de praktijk aanleiding toe is. De optionele meetinstrumenten staan in de Verantwoording. Al deze meetinstrumenten zijn beschikbaar via www.meetinstrumentenzorg.nl.
Overzicht van de aanbevolen meetinstrumenten.
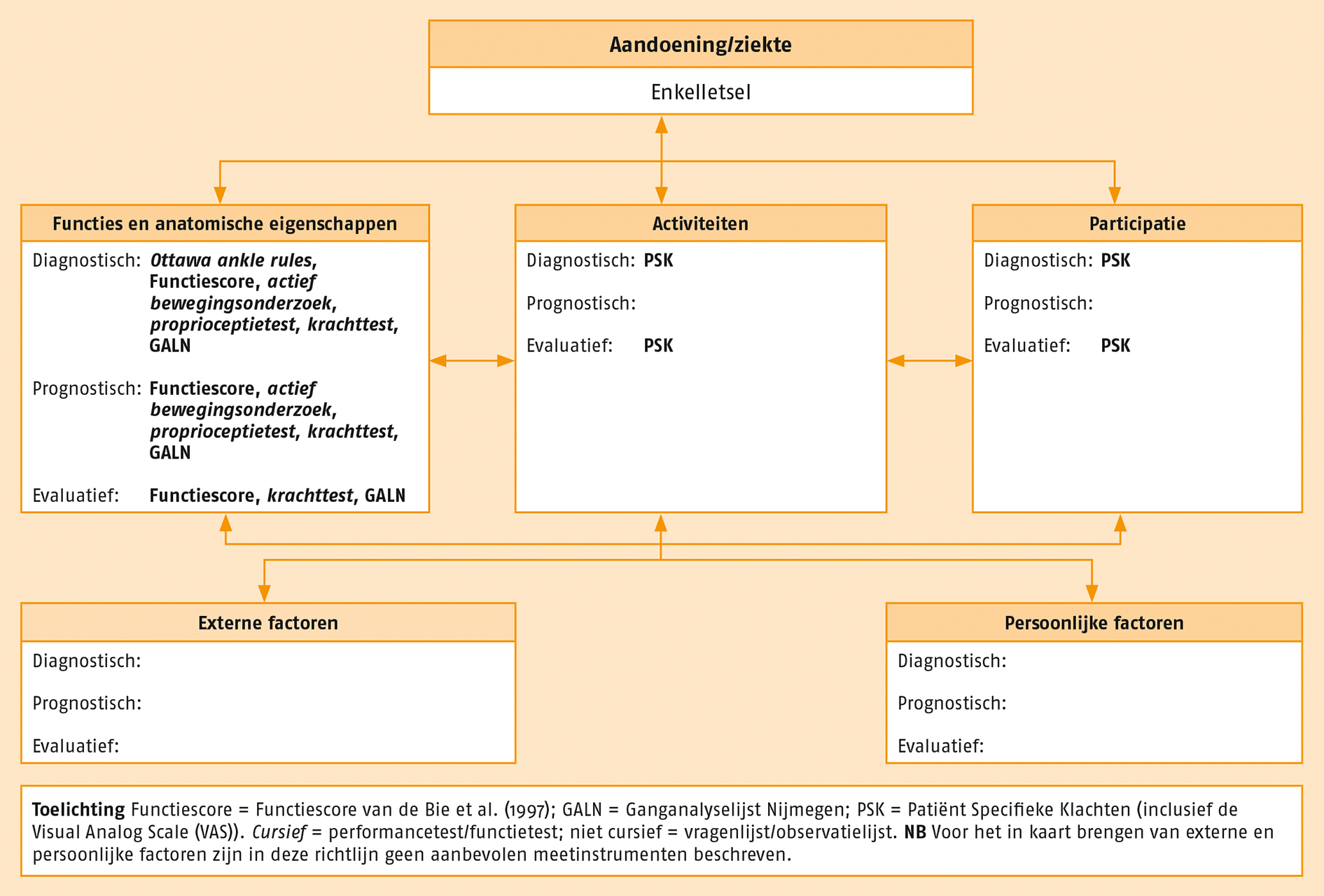
Functiescore = Functiescore van de Bie et al. (1997); GALN = Ganganalyselijst Nijmegen; Ottawa Ankle Rules; PSK = Patiënt Specifieke Klachten (inclusief de Visual Analog Scale (VAS)).
Cursief = performancetest/functietest; niet cursief = vragenlijst/observatielijst.
NB Voor het in kaart brengen van externe en persoonlijke factoren zijn in deze richtlijn geen aanbevolen meetinstrumenten beschreven.
Functiescore
Aan de hand van de Functiescore (afgenomen door de fysiotherapeut) kan bij acuut enkelletsel de fysiotherapeut een prognose geven omtrent de hersteltijd. Bij patiënten met een score van meer dan 40 punten bij instroom op dag 0 tot 5 na ontstaan van het letsel is sprake van een licht letsel.
Deze patiënten ontwikkelen zeer snel een redelijk looppatroon, met in de meeste gevallen geringe zwelling en geringe pijn tijdens het lopen en kunnen naar verwachting binnen 14 dagen weer hun normale alledaagse activiteiten uitvoeren. In het algemeen is geen specifieke fysiotherapeutische behandeling nodig, uitgaande van een normaal beloop van het herstel. Patiënten met ernstige(r) letsels (≤ 40 punten) dienen wel specifiek behandeld/begeleid te worden.
Andere meetinstrumenten die gebruikt kunnen worden om functies en/of vaardigheden te meten, zijn de Karlsson-score, de Kaikkonen-schaal en de Ankle Joint Functional Assessment Tool (AJFAT).
Op basis van bovenstaande formuleerde de werkgroep de volgende aanbeveling:
(5) Gebruik van de Functiescore (niveau 3)
Er zijn aanwijzingen dat de Functiescore een adequaat instrument is om lichte enkelletsels te onderscheiden van zware enkelletsels.
Patiënt Specifieke Klachten (PSK)
Ter inventarisatie van de ernst van de belangrijkste klachten kan gebruik worden gemaakt van het meetinstrument Patiënt Specifieke Klachten. De patiënt benoemt drie activiteiten die door de patiënt zelf als belangrijk ervaren worden en die niet te vermijden zijn (bijvoorbeeld: traplopen, hardlopen op gras en uit de auto stappen). Aansluitend scoort de patiënt de moeilijkheidsgraad van die activiteiten op drie 100mm Visual Analogue Scales (VAS).
Ganganalyselijst Nijmegen (GALN)
Het gangpatroon kan worden beoordeeld en beschreven met de Ganganalyselijst Nijmegen, aan de hand van de bij het gangpatroon betrokken lichaamsdelen: romp, bekken, heup, knie en enkel. De lijst bestaat uit dertien vragen, die elk een onderdeel van het gangpatroon betreffen.
In het diagnostisch onderzoek kan gebruikgemaakt worden van verschillende meetinstrumenten. Deze kunnen dienen als referentiewaarden voor het volgen van de patiënt in de tijd. Tijdens het onderzoek, tussentijds en aan het einde van de behandelepisode kan zodoende de functionele status en de ernst van de beperkingen in adl worden bepaald en geëvalueerd.
De meeste instrumenten zijn slechts beperkt getest op betrouwbaarheid en validiteit. Bij toepassing van bedoelde meetinstrumenten en de interpretatie van de uitslagen dient hiermee uiteraard rekening te worden gehouden.
In de volgende figuur staan de optionele meetinstrumenten. Instrumenten uit de aanbevolen en optionele meetinstrumenten kunnen worden toegepast wanneer daar in de praktijk aanleiding toe is. Al deze meetinstrumenten zijn beschikbaar via www.meetinstrumentenzorg.nl.
Overzicht van de optionele meetinstrumenten.
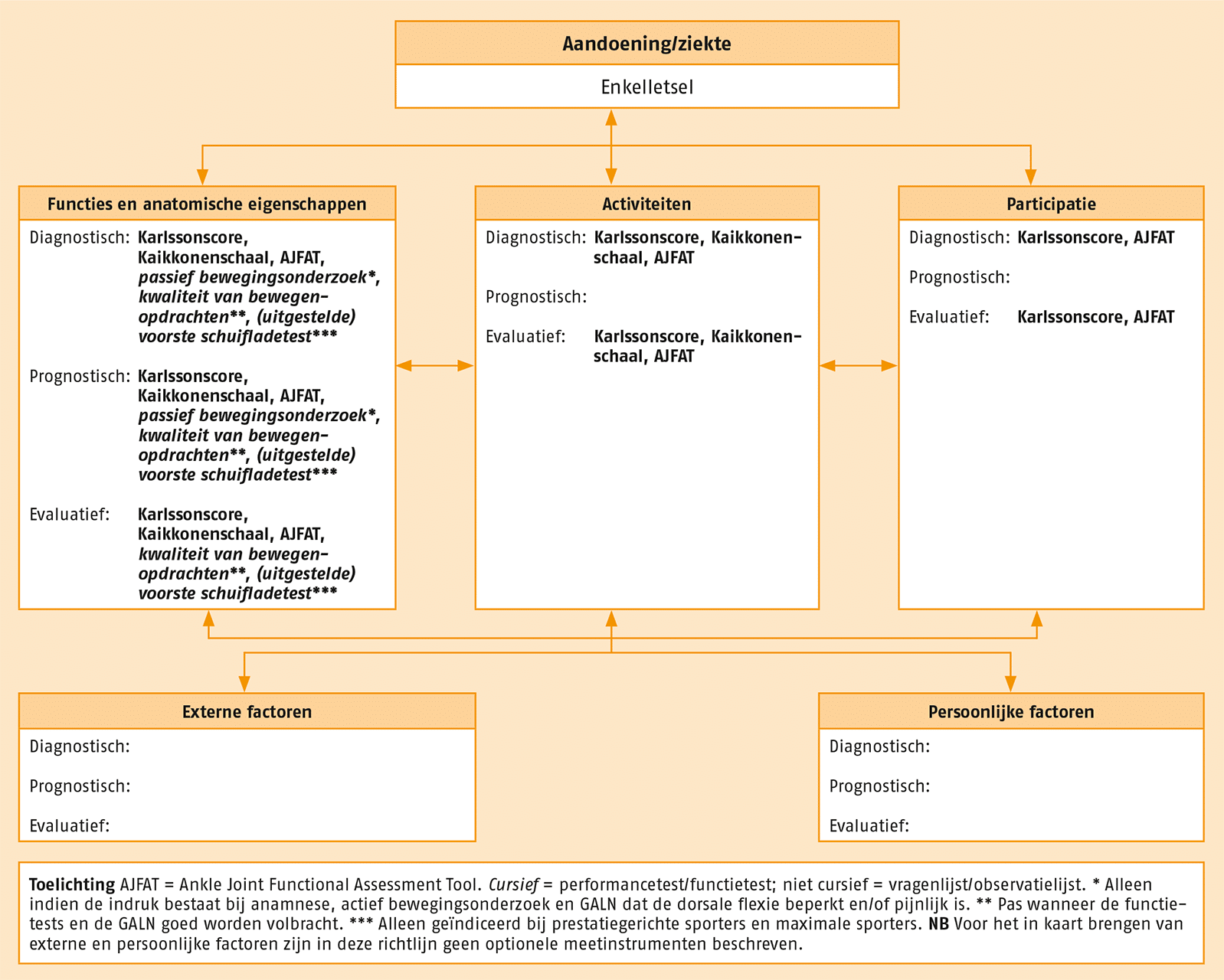
AJFAT = Ankle Joint Functional Assessment Tool, Kaikkonenschaal, Karlssonscore.
Cursief = performancetest/functietest; niet cursief = vragenlijst/observatielijst.
* Alleen indien de indruk bestaat bij anamnese, actief bewegingsonderzoek en GALN dat de dorsale flexie beperkt en/of pijnlijk is. ** Pas wanneer de functietests en de GALN goed worden volbracht. *** Alleen geïndiceerd bij prestatiegerichte sporters en maximale sporters.
NB Voor het in kaart brengen van externe en persoonlijke factoren zijn in deze richtlijn geen optionele meetinstrumenten beschreven.
Bron: Raamwerk Klinimetrie voor evidence based products. Swinkels RAHM, Meerhoff GA, Beekman E, Beurskens AJHM. Amersfoort: KNGF; 2016.
Tests voor het meten van functies en activiteiten
De Functiescore kan gebruikt worden om onderscheid te maken tussen letsels die uitgebreidere behandeling behoeven en lichte letsels die na screening geen specifieke behandeling behoeven. Naast de Functiescore van De Bie et al. bestaan ook andere meetinstrumenten die functies meten.27 In een review van Haywood et al.98 worden twee vergelijkbare instrumenten op basis van een 100-puntsschaal beschreven: de Karlsson-score99 en de Olerud and Moleander score100.
Een instrument van Kaikkonen et al. meet ook de functie van de enkel, maar niet alleen op basis van de functionele capaciteit van de patiënt.97 Geen van deze instrumenten is onderzocht op prognostische waarde. Cross et al. hebben een relatie gevonden tussen het aantal dagen tot terugkeer naar sport en de score op een combinatie van drie meetinstrumenten (algemeen functioneren, SF36, ambulante status).101
In een kritisch gewogen systematisch literatuuronderzoek dat is uitgevoerd aan de Vrije Universiteit van Brussel zijn vier bruikbare meetinstrumenten geselecteerd die ten dele op kwaliteit zijn bestudeerd.9 Het gaat om de reeds eerder beschreven Karlssonscore, de Kaikkonen-schaal, de Functiescore van De Bie et al. en de AJFAT (Ankle Joint Functional Assessment Tool) van Rozzi et al.47
Conclusies van het literatuuronderzoek zijn dat er in de bestudeerde artikelen voor geen van de vier ziektespecifieke meetinstrumenten informatie is weergegeven over de leesbaarheid, de interne consistentie, de test-hertestbetrouwbaarheid en de administratietijd. De constructvaliditeit van de bestudeerde meetinstrumenten is onvoldoende aangetoond, waarbij de concurrente validiteit van de Karlsson-score wel is aangetoond.99 De correlatie van de Karlsson-score met de radiologisch aangetoonde mechanische hypermobiliteit van het enkelgewricht (anterior translatie en talar tilt) was respectievelijk 0,72 (anterior translatie) en 0,84 (talar tilt). Er is beperkt bewijs voor de responsiviteit van de Karlsson-score102 en de AJFAT47.
Uit de beschrijvende eigenschappen van de vier bestudeerde meetinstrumenten blijkt dat ze voornamelijk stoornisgericht zijn. Bij zowel de Karlsson-score, de AJFAT en de Functiescore van De Bie et al. wordt de totaalscore voor meer dan de helft bepaald door stoornisgerelateerde items (bij de Functiescore van De Bie et al. zelfs voor 70%). Alleen de Karlsson-score en de AJFAT betrekken de dimensie participatie in hun schaal.
Stabiliteit, pijn en zwelling zijn functiestoornissen die in elk meetinstrument worden gebruikt. Lopen, traplopen en hardlopen zijn de activiteiten waar het meest naar geïnformeerd wordt. Voornamelijk de AJFAT bevat in vergelijking met de andere bestudeerde meetinstrumenten relevante beperkingen participatiegerelateerde items, maar dit instrument is onvoldoende onderzocht op betrouwbaarheid en validiteit.
Patiënt Specifieke Klachten
Met de Patiënt Specifieke Klachten (PSK) kan de functionele status van de patiënt worden bepaald.103,104 De patiënt kiest de voor hem drie belangrijkste klachten op het gebied van activiteiten. Deze activiteiten moeten voor de patiënt relevant zijn, de patiënt moet hinder ervaren bij de uitvoering ervan en uitvoering moet minimaal wekelijks plaatsvinden. De patiënt maakt een inschatting van de moeite die het heeft gekost om gedurende de afgelopen week de activiteiten uit te voeren.
De Patiënt Specifieke Klachten is een responsief instrument voor het meten van de patiëntspecifieke klacht in de dagelijkse praktijk; de afname ervan neemt weinig tijd in beslag.103 Het afnemen van de test vraagt geen specifieke training. De Visual Analogue Scale (VAS), als onderdeel van de PSK, is gemakkelijk te scoren en wordt door de meeste personen uit diverse culturele groepen gemakkelijk begrepen. Wel moet de patiënt het vermogen hebben om de lijn te zien als een representatie van een abstract begrip, zoals moeite hebben met een activiteit.105,106
Ganganalyselijst Nijmegen
Gekozen is voor beoordeling en beschrijving van het gangpatroon aan de hand van de Ganganalyselijst Nijmegen (GALN). De GALN is een meetinstrument dat in het Universitair Medisch Centrum St Radboud Nijmegen wordt gebruikt voor de analyse van het lopen bij patiënten met een aandoening van de onderste extremiteit. Beoordeling vindt plaats aan de hand van de bij het gangpatroon betrokken lichaamsdelen: romp, bekken, heup, knie en enkel.
De lijst bestaat uit dertien vragen, die elk een onderdeel van het gangpatroon betreffen. Tevens kan per item worden aangegeven of verbeteren van het desbetreffende item van primair belang wordt geacht bij het geven van looptraining. Onderzoek naar de betrouwbaarheid van het instrument laat een interbeoordelaarsbetrouwbaarheid zien van 0,42 (95%-BI: 0,38-0,46) bij ervaren beoordelaars, een betrouwbaarheid die vergelijkbaar is met die van onervaren beoordelaars. De intrabeoordelaarsbetrouwbaarheid voor ervaren beoordelaars was 0,63 (range: 0,57-0,70); voor onervaren beoordelaars lag deze iets lager.96
Bij de lijst hoort een normwaardenlijst waarmee de score van de individuele patiënt vergeleken kan worden met referentiewaarden. Scholing in het scoren van de GALN is wenselijk, aangezien afname door getrainde fysiotherapeuten de betrouwbaarheid van het instrument verhoogt. De werkgroep is zich ervan bewust dat er slechts één studie over de betrouwbaarheid van de GALN is gepubliceerd en er nog onvoldoende bekend is over de validiteit van het instrument. Een beter alternatief was echter niet te vinden en de werkgroep wilde de therapeuten een instrument aanbieden als hulpmiddel om gerichter te kijken naar het gangpatroon.
B.4 Analyse
De centrale doelstelling van het diagnostisch proces is het formuleren van de fysiotherapeutische diagnose en antwoord krijgen op de vraag of er een indicatie is voor fysiotherapeutische behandeling.
Acuut enkelletsel
In welke fase van herstel bevinden zich de aangedane weefsels/ organen momenteel?
- Zijn de fysiotherapeutische bevindingen in overeenstemming met het beloop van een ‘normaal’ herstelproces?
- Is de duur van de klachten (de tijdsperiode na het trauma) in overeenstemming met de aangegeven fasering in de tijd van een ‘normaal’ herstelproces?
- Is het verloop van het herstel van het enkelletsel tot nu toe ‘normaal’, of is er sprake van een afwijking in het herstel (vertraagd herstel)?
- Wat is de prognose (zie Functiescore) van het herstel (de te verwachten hersteltijd; wel of geen specifieke fysiotherapeutische behandeling c.q. begeleiding)?
- Is herbeoordeling na een week noodzakelijk?
Indien er sprake is van een afwijkend herstelproces is het volgende van belang:
- Is er voldoende lokaal en adaptief vermogen (kunnen groei en herstel plaatsvinden)?
- Zijn op dit moment de lokale voorwaarden voor herstel aanwezig en zijn de lokale ‘belemmerende’ factoren voor het herstel beïnvloedbaar door fysiotherapie?
- Zijn op dit moment de algemene voorwaarden voor herstel aanwezig en zijn de algemene ‘belemmerende’ factoren voor het herstel beïnvloedbaar door fysiotherapie?
Functionele instabiliteit
- Zijn de factoren die hebben bijgedragen aan de enkelklachten fysiotherapeutisch beïnvloedbaar?
- Wat zijn de bevorderende en belemmerende factoren?
- Wat zijn de belangrijkste stoornissen in functies en anatomische eigenschappen, de belangrijkste beperkingen in activiteiten en de belangrijkste participatieproblemen en hoe hangen deze met elkaar samen? Hoe hangen deze stoornissen, beperkingen en participatieproblemen samen met de persoonlijke en externe factoren?
B.5 Conclusie
Is er sprake van acuut enkelletsel?
- Is er sprake van functionele instabiliteit?
- Wat is de fysiotherapeutische diagnose?
- Is er een indicatie voor fysiotherapeutische behandeling?
- Kan er behandeld worden volgens de richtlijn?
Acuut enkelletsel
Bij onzekerheid over de aard van het letsel wordt contact met de huisarts opgenomen of wordt de patiënt terugverwezen voor verdere diagnostiek en vaststelling van het te voeren beleid. Patiënten met licht letsel (functiescore > 40 punten op dag 0 tot 5 na het trauma) kunnen normaliter binnen 14 dagen hun normale alledaagse activiteiten hervatten. Zij behoeven na de fysiotherapeutische consultatie, bij normaal beloop en herstel geen specifieke behandeling. Afhankelijk van de individuele doelstellingen van de patiënt kan hiervan worden afgeweken.
Bij onzekerheid over de ernst van het letsel vindt na een week herbeoordeling plaats door de fysiotherapeut. De patiënt wordt geadviseerd om bij aanhoudende pijn en zwelling contact op te nemen met de fysiotherapeut. Bij prestatiegerichte sporters en maximale sporters met licht letsel kan behandeling, in het kader van sportspecifieke revalidatie, plaatsvinden tot volledig herstel.
Patiënten met ernstige(r) letsel (functiescore ≤ 40 punten) dienen specifiek behandeld/begeleid te worden. Hierbij wordt uitgegaan van fysiotherapeutische behandeling gedurende het normale herstelproces van 6 weken met een frequentie van eenmaal per week. Bij prestatieen maximale sporters met een dergelijk letsel vindt behandeling frequenter plaats en kan deze zich, in het kader van sportspecifieke revalidatie, uitstrekken tot ongeveer 12 weken na ontstaan van het letsel.
Functionele instabiliteit
De groep patiënten met een reeds langer bestaande functionele instabiliteit plus nieuwe weefselschade wordt in eerste instantie behandeld voor het acute letsel. Wanneer de patiënt volledig steun kan nemen op de voet, de voet ‘normaal’ kan afwikkelen, en de recent verergerde zwelling is afgenomen, kan de therapie worden gericht op de functionele instabiliteit. Als er sprake is van functionele instabiliteit zonder nieuwe weefselschade kan de patiënt conform de richtlijn worden behandeld.
Na beantwoording van genoemde vragen worden, in samenspraak met de patiënt, de individuele behandeldoelen geformuleerd en het behandelplan opgesteld.

