Therapeutisch proces
Inleiding
Het therapeutisch proces is afgestemd op het individuele behandelplan zoals dat door de fysiotherapeut en de patiënt samen is opgesteld. Vanwege het geringe bewijs ten aanzien van effectieve verrichtingen en omdat er nauwelijks bewijs is dat bepaalde vormen van oefentherapie een gunstiger effect hebben dan andere, beschrijft de richtlijn voornamelijk de behandeldoelen en de te volgen behandelstrategie. Verrichtingen worden summier beschreven. Daarnaast zijn er wel accentverschillen tussen de mogelijke therapievormen, op basis van de verschillende pathofysiologisch mechanismen die verondersteld worden ten grondslag te liggen aan het gezondheidsprobleem.
De werkgroep adviseert om, voordat daadwerkelijk tot behandeling wordt overgegaan, met de patiënt expliciete behandelafspraken te maken over de behandeldoelen, de wijze waarop aan die doelen wordt gewerkt en de tijdstippen waarop deze doelen worden geëvalueerd.
C.1 Behandeldoelen
Er is een duidelijk onderscheid tussen de behandeling van patiënten met patiëntenprofiel I en II enerzijds en patiënten met patiëntenprofiel III anderzijds. Binnen alle patiëntenprofielen is echter het verstrekken van informatie, al dan niet gekoppeld aan een advies, een belangrijke verrichting.
De volgende algemene behandeldoelen gelden dan ook voor patiënten binnen alle drie de profielen:
- de patiënt heeft meer kennis over en inzicht in de klachten;
- de patiënt heeft de klachten onder controle;
- de patiënt heeft kennis over en inzicht in eigen functioneren;
- de patiënt heeft kennis over en inzicht in de factoren die van invloed zijn op het herstel van het gezondheidsprobleem;
- de patiënt verwerft controle over het dynamische evenwicht tussen enerzijds belasting (externe factoren) en anderzijds belastbaarheid (persoonlijke factoren).
ZIe ook het stroomdiagram dat het gezondheidsprobleem binnen het kader van de ICF plaatst.
Daarnaast verstrekt de fysiotherapeut profielspecifieke informatie.
- Bij patiënten met profiel I ligt de nadruk op informatie over het gezondheidsprobleem. Deze patiënten krijgen het advies om de belasting tijdelijk te verlagen om het herstel in gang te zetten.
- Bij patiënten met profiel II ligt de nadruk op het leren afstemmen van de belasting op de belastbaarheid. Het stimuleren van gezond beweeggedrag staat centraal.
- Bij patiënten met profiel III is de informatie ook gericht op het adequaat leren omgaan met het gezondheidsprobleem, maar deze patiënten hebben intensievere begeleiding nodig in de vorm van een oefenprogramma. Daarin wordt gewerkt aan het geleidelijk opbouwen van de lichamelijke en mentale belastbaarheid.
De patiënt leert de informatie eerst toepassen in de oefensituatie en vervolgens in het dagelijks leven, in het bijzonder op het werk. De fysiotherapeut adviseert de patiënt zo veel mogelijk in zijn dagelijkse routine te blijven (aan het werk te blijven). Bij ziekteverzuim adviseert de fysiotherapeut de patiënt het werk te hervatten, zo nodig met (tijdelijk) aangepaste werktijden en -taken en eventueel een aangepaste werkplek (in overleg met de Arboarts).
De fysiotherapeut kiest samen met de patiënt welke behandeldoelen van toepassing zijn en of er aanvullende subdoelen nodig zijn.
Als algemeen behandeldoel geldt het vergroten van de kennis en het inzicht van de patiënt over het gezondheidsprobleem, het functioneren van de patiënt, factoren die voor de patiënt van invloed zijn op het herstel en over de wijze waarop deze factoren te beïnvloeden zijn, ongeacht het gezondheidsprofiel van de patiënt.
Met het oog op het verbeteren van de zelfredzaamheid dient de patiënt zelf controle te verwerven over het dynamische evenwicht tussen de belasting (de externe factoren) en de belastbaarheid (de persoonlijke factoren). Zie de volgende figuur.
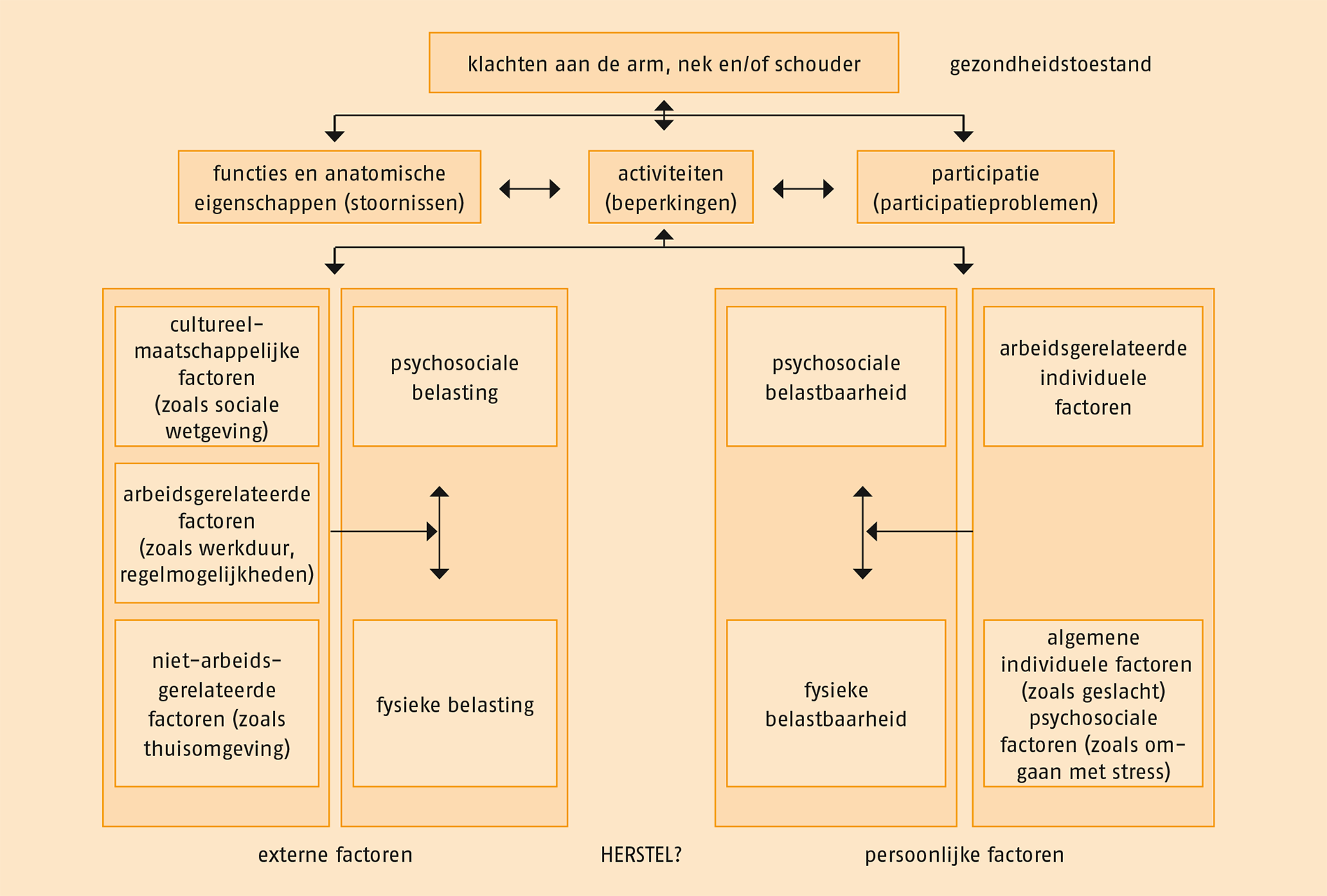
De patiënt leert dit inzicht allereerst toe te passen in de oefensituatie en vervolgens in het dagelijks leven (en in het geval van arbeidsgerelateerde klachten met name op het werk). Indien mogelijk dient, ongeacht het patiënten-profiel, voorkómen te worden dat de symptomen aanhouden of recidiveren en dat ernstige beperkingen in activiteiten en participatieproblemen ontstaan.
In geval van ziekteverzuim dient de patiënt te worden geadviseerd om zo veel mogelijk in zijn dagelijkse routine te blijven, te blijven werken, dan wel het werk te hervatten met zo nodig (tijdelijke) aanpassingen in werktijden, -taken en eventueel -plek (in overleg met de bedrijfsarts).
C.1.1 Fysiotherapeutische behandeling
De werkgroep formuleerde de volgende aanbevelingen:
(6) Oefentherapie
Het is aannemelijk dat oefentherapie effectiever is dan massagetherapie. Er zijn aanwijzingen dat oefentherapie effectiever is dan geen behandeling, en dat verschillende vormen van oefentherapie niet verschillen in effectiviteit.
(7) Gedragsgeoriënteerde therapie
Er zijn aanwijzingen dat gedragsgeoriënteerde therapie effectiever is dan geen behandeling of op de wachtlijst staan.
(8) Ergonomie
Er zijn aanwijzingen dat ergonomische programma’s effectiever zijn dan geen behandeling. Het is aannemelijk dat werkpauzes effectief zijn en dat bij het carpaletunnelsyndroom aangepaste toetsenborden effectief zijn in vergelijking met placebobehandeling.
Er zijn aanwijzingen dat bij het carpaletunnelsyndroom aangepaste toetsenborden effectiever zijn dan normale toetsenborden.
(9) Individuele versus groepstherapie
Er zijn aanwijzingen dat individuele therapie effectiever is dan groepstherapie.
(10) Manuele therapie (niveau 2)
Het is aannemelijk dat manuele therapie als toevoeging aan oefentherapie effectiever is dan alleen oefentherapie.
Wetenschappelijke onderbouwing van de behandeling
Over het algemeen is er beperkt bewijs voor de effectiviteit van fysiotherapeutische interventies bij (pijn)klachten aan de arm, nek en/of schouder, hoewel oefentherapie in combinatie met mobilisaties en/of manipulaties effectief lijkt te zijn bij chronische nekklachten.
De patiëntengroep, de interventies (intensiteit, frequentie, duur, parameters enzovoort), de gebruikte uitkomstmaten en de follow-upduur die worden gehanteerd in de diverse onderzoeken zijn zo heterogeen dat het moeilijk is om op betekenisvolle wijze onderzoeksresultaten samen te vatten en te vertalen in aanbevelingen voor de patiëntenpopulaties.
Wel is bekend dat behandeling op grond van gedragsgeoriënteerde principes een positief effect heeft bij patiënten met chronische pijn. Daarom wordt in de richtlijn behandeling volgens deze principes geadviseerd voor patiënten bij wie een pijngebonden behandeling geen resultaat heeft en bij patiënten die passen in patiëntenprofiel III.
Omdat bij patiënten met chronische klachten therapie die is gericht op verhoging van de zelfeffectiviteit in combinatie met oefentherapie effectiever is dan oefentherapie alleen, wordt in deze richtlijn een combinatie van beide aanbevolen.
Onderbouwing van de fysiotherapeutische behandeling
Geselecteerd zijn onderzoeken naar fysiotherapeutische interventies bij patiënten met arm-, nek- en/of schouderklachten. Er is gekozen voor de meest recent verschenen systematische review (Cochrane review) van Verhagen et al. Hierin zijn de effecten onderzocht van conservatieve interventies bij werkgerelateerde arm-, nek- en/of schouderklachten.18 Deze review is een update van de eerder verschenen review over deze klachten,96 inclusief alle onderzoeken uit een eerdere review van Konijnenberg et al.97 Daarnaast bestaat er nog een Cochrane review over de effectiviteit van multidisciplinaire biopsychosociale interventies.98 In deze review zijn maar twee onderzoeken ingesloten die ook in de review van Verhagen et al. zijn verwerkt.
De systematische review van Verhagen et al. inventariseert de effecten van conservatieve interventies bij werkgerelateerde (pijn)klachten die zijn gelokaliseerd in de arm, nek en/of schouder op de uitkomstmaten pijn, functionele status, arbeidsgeschiktheid, medische consumptie en kosten.18 Hierbij is alleen gekeken naar populaties met als zodanig benoemde werkgerelateerde klachten. Er zijn 26 experimentele klinische onderzoeken in opgenomen, bestaande uit 23 ‘randomised controlled trials’ (‘RCT’s’) en 3 niet-gerandomiseerde onderzoeken (‘controlled clinical trials’, CCT’s). Het literatuuronderzoek liep tot aan maart 2005. De onderzoeken zijn op methodologische kwaliteit beoordeeld met behulp van de Delphilijst.17 Deze lijst bevat 9 items, met per onderzoek een maximale score van 9 punten. Een onderzoek dat 5 of meer punten scoorde, is beoordeeld als een onderzoek van hoge methodologische kwaliteit. Vervolgens is per behandeling de mate van bewijs bepaald volgens de indeling zoals aangegeven in tabel 1.18
De onderzoekspopulaties bestonden in 23 van de gevonden onderzoeken uit patiënten met niet-specifieke nek- en schouderaandoeningen of niet-specifieke aandoeningen aan de bovenste extremiteit, in 3 onderzoeken uit patiënten met een werkgerelateerd carpaletunnelsyndroom of schouder‘impingement’syndroom, en in 1 onderzoek uit patiënten met niet-specifieke hand- of gewrichtsklachten. De behandelingen zijn opgedeeld in de volgende subgroepen: oefentherapie, gedragsgeoriënteerde behandeling, ergonomische interventies, massage, groepstherapie versus individuele therapie en manuele therapie. Vervolgens is per subgroep de effectiviteit van de verschillende interventies samengevat.18
Op basis van de resultaten is voor de effectiviteit van oefentherapie in vergelijking tot massagetherapie beperkt bewijs (niveau B) gevonden en in vergelijking tot geen behandeling tegenstrijdig bewijs (niveau C). Tussen de verschillende vormen van oefentherapie kon geen verschil worden gevonden. Voor gedragsgeoriënteerde therapie in vergelijking tot geen behandeling of een wachtlijstcontrolegroep waren de bevindingen niet consistent (niveau C), evenals voor de effectiviteit van ergonomische programma’s in vergelijking tot geen behandeling. Beperkt bewijs (niveau B) is gevonden voor de effectiviteit van werkpauzes.
Ten aanzien van de behandeling van het carpaletunnelsyndroom is beperkt bewijs (niveau B) gevonden voor de effectiviteit van bepaalde aangepaste toetsenborden in vergelijking met een placebobehandeling, en tegenstrijdig bewijs (niveau C) in vergelijking tot andere toetsenborden. Bij vergelijking van individuele versus groepstherapie waren de bevindingen niet consistent (niveau C). Beperkt bewijs (niveau B) is gevonden voor manuele therapie als toevoeging aan oefentherapie in vergelijking met alleen oefentherapie.18
Op basis van bovenstaande formuleerde de werkgroep de volgende aanbevelingen:
(6) Oefentherapie (niveau 2 en 3)
Het is aannemelijk dat oefentherapie effectiever is dan massagetherapie (niveau 2). Er zijn aanwijzingen dat oefentherapie effectiever is dan geen behandeling (niveau 3), en dat verschillende vormen van oefentherapie niet verschillen in effectiviteit (niveau 3).
Gevonden artikelen: Verhagen et al., 2006.18
(7) Gedragsgeoriënteerde therapie (niveau 3)
Er zijn aanwijzingen dat gedragsgeoriënteerde therapie effectiever is dan geen behandeling of op de wachtlijst staan.
Gevonden artikelen: Verhagen et al., 2006.18
(8) Ergonomie (niveau 2 en 3)
Er zijn aanwijzingen dat ergonomische programma’s effectiever zijn dan geen behandeling (niveau 3). Het is aannemelijk dat werkpauzes effectief zijn en dat bij het carpaletunnelsyndroom aangepaste toetsenborden effectief zijn in vergelijking met placebobehandeling (niveau 2).
Er zijn aanwijzingen dat bij het carpaletunnelsyndroom aangepaste toetsenborden effectiever zijn dan normale toetsenborden (niveau 3).
Gevonden artikelen: Verhagen et al., 2006.18
(9) Individuele versus groepstherapie (niveau 3)
Er zijn aanwijzingen dat individuele therapie effectiever is dan groepstherapie.
Gevonden artikelen: Verhagen et al., 2006.18
(10) Manuele therapie (niveau 2)
Het is aannemelijk dat manuele therapie als toevoeging aan oefentherapie effectiever is dan alleen oefentherapie.
Gevonden artikelen: Verhagen et al., 2006.18
Het literatuuronderzoek liep tot maart 2005. Daarom is, met dezelfde insluitcriteria, gezocht naar additionele relevante gerandomiseerde onderzoeken in de periode van maart 2005 tot juli 2006, waarbij alleen publicaties zijn geselecteerd waarin fysio-therapeutische interventies waren geëvalueerd.18 Eén relevant onderzoek is gevonden waarin de effecten van oefentherapie op de werkplek bij kantoorpersoneel met hoofd-, nek- en schouderpijn waren vergeleken met de effecten van geen interventie. De interventiegroep in dit onderzoek had na 5 weken statistisch significant minder intensieve hoofd- en nekpijn dan de controlegroep.99
In de review van Verhagen et al. is alleen gekeken naar werkgerelateerde klachten, hetgeen zoals de auteurs in hun artikel aangeven, een subjectieve beoordeling is, gebaseerd op de beschrijvingen van de klachten in de afzonderlijke onderzoeken.18 Sommige onderzoeken zijn niet in de review geïncludeerd, terwijl ze wél relevant zijn voor deze richtlijn, zoals onderzoeken met populaties met gezondheidsproblemen die los staan van de werkomstandigheden of werkzaamheden van de patiënt. Om een indruk te krijgen van de resultaten van déze onderzoeken is het bestaande bewijs voor de effectiviteit van fysiotherapeutische interventies voor arm-, nek- en schouderaandoeningen in het algemeen samengevat. Dit is gebeurd aan de hand van bestaande systematische reviews, in sommige gevallen aangevuld met later gepubliceerde onderzoeken waarvan eveneens de methodologische kwaliteit is beoordeeld aan de hand van de Delphilijst.17 Bovendien is dezelfde indeling voor het bewijs gehanteerd als in de Cochrane review van Verhagen et al. Hierbij bestaat natuurlijk het gevaar dat de focus te breed wordt en ook onderzoeken worden geïncludeerd die niet binnen het domein van deze richtlijn vallen. Daar staat tegenover dat wanneer de resultaten met de nodige voorzichtigheid worden geïnterpreteerd deze resultaten wel een indicatie geven van effectieve therapievormen bij de doelgroep van deze richtlijn.
C.1.1.1 Nekpijn
De werkgroep formuleerde de volgende aanbevelingen:
(11) Kracht- en lenigheidsoefeningen
Het is aannemelijk dat kracht- en lenigheidsoefeningen effectief zijn bij nekpijn in combinatie met hoofdpijn, en bij acute nekpijn.
(12) Multimodale benadering
Het is aangetoond dat een zogenaamde multimodale benadering effectief is wanneer oefentherapie gecombineerd wordt met mobilisaties en/of manipulaties.
(13) Krachtoefeningen
Er zijn aanwijzingen dat krachtoefeningen effectief zijn bij chronische nekpijn.
(14) Intensieve gedragsgeoriënteerde revalidatie
Er zijn aanwijzingen dat intensieve gedragsgeoriënteerde revalidatie effectief is bij chronische nekpijn.
(15) Thoracale manipulaties
Het is aannemelijk dat thoracale manipulaties op de korte termijn effectief zijn in vergelijking met placebomanipulaties en op de lange termijn met instructies voor oefeningen.
(16) Ontspanningsoefeningen
Het is aannemelijk dat ontspanningsoefeningen effectief zijn bij chronische nekpijn.
De Cochrane review van Kay et al. naar de effectiviteit van oefentherapie bij nekpijn komt op basis van 31 al dan niet gerandomiseerde onderzoeken tot de conclusie dat er beperkt bewijs is voor de effectiviteit van kracht- en lenigheidsoefeningen bij nekpijn in combinatie met hoofdpijn, en bij acute nekpijn.100 Sterk bewijs is er gevonden voor de effectiviteit van een zogenaamde multimodale benadering waarbij oefentherapie gecombineerd wordt met mobilisaties en/of manipulaties.100 Deze laatste conclusie is bevestigd in de Cochrane review van Gross et al. naar de effecten van mobilisatie en manipulaties bij nekpijn.101 Het literatuuronderzoek in de review van Kay et al. liep tot en met maart 2004. Sindsdien zijn nog 6 onderzoeken gepubliceerd naar de effecten van fysiotherapie bij nekpijn, waarvan 5 van hoge methodologische kwaliteit.18,100 Deze onderzoeken zijn niet opgenomen in de review over werkgerelateerde klachten aan de arm, nek en/of schouder.
Chiu et al. hebben 2 trials uitgevoerd waarin onder meer de effecten van oefentherapie bij nekpijn zijn onderzocht. In hun eerste onderzoek is in een populatie chronische patiënten met nekpijn het effect van oefentherapie vergeleken met het effect van alleen voorlichting en infraroodtherapie bij een controlegroep.102 Na 6 weken had de interventiegroep statistisch significant betere scores voor pijn en ervaren beperkingen dan de controlegroep. Na 6 maanden waren de pijnscores nog steeds significant in het voordeel van de interventiegroep, hoewel de verschillen inmiddels minder groot waren.102 In een tweede onderzoek van Chiu et al., eveneens bij chronische nekpijnpatiënten, zijn TENS plus infraroodtherapie, oefentherapie plus infraroodtherapie (oefentherapiegroep) en infraroodtherapie (controlegroep) met elkaar vergeleken, waarbij na 6 weken de TENS en de oefentherapiegroep significant betere scores hadden voor pijn en ervaren beperkingen dan de controlegroep.103
De effecten van gedragsgeoriënteerde behandelingen zijn onderzocht door Jensen et al. Zij vergeleken in een gerandomiseerd onderzoek gedragsgeoriënteerde fysiotherapie, cognitief-gedragsmatige behandeling, gedragsgeoriënteerde revalidatie bestaande uit een combinatie van de eerdere 2 behandelingen en usual care.104 Na 3 jaar follow-up waren de resultaten voor ziekteverzuim en kwaliteit van leven het beste voor de groep die de volledige gedragsgeoriënteerde revalidatie had gekregen.104
Klaber Moffett et al. vergeleken de effecten van een korte (maximaal 3 bijeenkomsten) activerende fysiotherapeutische behandeling gericht op ‘self management’ met de effecten van conventionele fysiotherapie, waarbij de fysiotherapeuten de behandelingen vrij konden invullen.105 De conventionele fysiotherapiegroep scoorde significant beter op ervaren beperkingen na 12 maanden, hoewel de verschillen klein waren.105
In een ander onderzoek is de toegevoegde waarde van ultra korte golf (UKG) plus manuele therapie bij oefentherapie onderzocht, waaruit bleek dat deze therapievormen geen toegevoegde waarde hadden.106
Savolainen et al. vergeleken bij patiënten met nek-schouderpijn de effecten van thoracale manipulaties met instructies voor oefeningen en kwamen tot de conclusie dat de manipulatiegroep na 12 maanden significant betere pijnscores had als de controlegroep.107
In een ander onderzoek, dat een lage methodologische kwaliteit had, zijn de effecten van thoracale manipulatie bij patiënten met nekpijn vergeleken met placebomanipulatie en ook in dit onderzoek waren de (kortetermijn)scores voor pijn in het voordeel van de manipulatiegroep.108
Gustavsson en Von Koch ten slotte vergeleken bij patiënten met chronische nekpijn de effecten van ontspanningsoefeningen met de effecten van conventionele fysiotherapie, waarbij de fysiotherapeuten zelf de behandeling mochten invullen. De groep die de ontspanningsoefeningen had gekregen had na 20 weken een significant betere controle over de pijn dan de controlegroep.109
Op basis van de reviews en de additionele trials kan worden geconcludeerd dat er bewijs van niveau B is voor de effectiviteit van kracht- en lenigheidsoefeningen bij nekpijn in combinatie met hoofdpijn, en bij acute pijn.100 Er is bewijs van niveau A1 gevonden voor de effectiviteit van een zogenaamde multimodale benadering, waarbij oefentherapie wordt gecombineerd met mobilisatie en/of manipulaties.100,101 Bewijs van niveau C is gevonden voor de effectiviteit van krachtoefeningen bij chronische nekpijn100,102,103 en voor de effectiviteit van intensieve gedragsgeoriënteerde revalidatie bij chronische nekpijn.104 Voor de effectiviteit van thoracale manipulaties in vergelijking met placebomanipulaties op de korte termijn en met instructies voor oefeningen op de lange termijn is bewijs van niveau B gevonden,107,108 evenals voor de effectiviteit van ontspanningsoefeningen bij chronische nekpijn.109
Op basis van bovenstaande formuleerde de werkgroep de volgende aanbevelingen:
(11) Kracht- en lenigheidsoefeningen (niveau 2)
Het is aannemelijk dat kracht- en lenigheidsoefeningen effectief zijn bij nekpijn in combinatie met hoofdpijn, en bij acute nekpijn.
Gevonden artikelen: Kay et al., 2005100.
(12) Multimodale benadering (niveau 1)
Het is aangetoond dat een zogenaamde multimodale benadering effectief is wanneer oefentherapie gecombineerd wordt met mobilisaties en/of manipulaties.
Gevonden artikelen: Gross et al., 2004101 en Kay et al., 2005100.
(13) Krachtoefeningen (niveau 3)
Er zijn aanwijzingen dat krachtoefeningen effectief zijn bij chronische nekpijn.
Gevonden artikelen: Kay et al., 2005100; Chiu et al., 2005102 en Chiu et al., 2005103.
(14) Intensieve gedragsgeoriënteerde revalidatie (niveau 3)
Er zijn aanwijzingen dat intensieve gedragsgeoriënteerde revalidatie effectief is bij chronische nekpijn.
Gevonden artikelen: Jensen et al., 2005104.
(15) Thoracale manipulaties (niveau 2)
Het is aannemelijk dat thoracale manipulaties op de korte termijn effectief zijn in vergelijking met placebomanipulaties en op de lange termijn met instructies voor oefeningen.
Gevonden artikelen: Savolainen et al., 2004107 en Cleland et al., 2005108.
(16) Ontspanningsoefeningen (niveau 3)
Het is aannemelijk dat ontspanningsoefeningen effectief zijn bij chronische nekpijn.
Gevonden artikelen: Gustavsson & Von Koch, 2006109.
C.1.1.2 Schouderaandoeningen
De werkgroep formuleerde de volgende aanbevelingen:
(17) Oefentherapie
Het is aannemelijk dat oefentherapie effectief is bij aandoeningen aan de rotator cuff.
(18) Oefentherapie
Er zijn aanwijzingen dat oefentherapie effectief is bij chronische schouderpijn.
(19) Lasertherapie
Het is aannemelijk dat lasertherapie effectief is bij capsulitis adhesiva.
(20) Ultrageluid en ultra korte golf (UKG)
Het is aannemelijk dat ultrageluid en UKG effectief zijn bij een gecalcificeerde tendinitis.
(21) Conventionele fysiotherapie
Het is aangetoond dat conventionele fysiotherapie niet effectiever is dan injecties met corticosteroïden.
Green et al. verrichtten een systematische review naar de effectiviteit van fysiotherapie bij schouderaandoeningen.110 Van 20 van de 26 gevonden onderzoeken waren de resultaten geschikt voor meta-analyse. Uit deze meta-analyse bleek dat oefentherapie effectief was bij het herstel van een rotator cuff aandoening op korte termijn (relatief risico (RR) = 7,7; 95%-betrouwbaarheidsinterval (BI) = 2,0-30,3), en op lange termijn de ervaren beperkingen reduceerde bij patiënten met deze aandoening (RR = 2,5; 95%-BI = 1,2-4,9). Bij een combinatie van deze oefeningen met mobilisaties waren de resultaten nog beter. Lasertherapie was effectiever dan placebobehandeling bij capsulitis adhesiva (RR = 3,7; 95%-BI = 1,9-7,3) en zowel ultrageluid als gepulseerde UKG was effectiever dan placebo bij een gecalcificeerde tendinitis (RR = 1,8; 95%-BI = 1,3-2,6 resp. RR = 1,9; 95%-BI = 1,2-12,4). Vanwege de variabele methodologische kwaliteit van de geïncludeerde onderzoeken en de heterogeniteit van de onderzochte fysiotherapeutische interventies is volgens de auteurs van de review de bewijskracht van deze resultaten nog beperkt.110
Het literatuuronderzoek van de review van Green liep tot 2002. Sindsdien is er nog een aantal voor de richtlijn relevante gerandomiseerde onderzoeken gepubliceerd over fysiotherapie bij schouderpijn. Door middel van een literatuuronderzoek zijn 9 gerandomiseerde onderzoeken geïdentificeerd111-118 waarvan er 1 is beoordeeld als een onderzoek van lage methodologische kwaliteit.118 In 3 onderzoeken zijn de effecten van oefentherapie beoordeeld.113,114,118 Geraets et al. vergeleken in een Nederlands onderzoek de effecten van oefentherapie, uitgaande van een gedragsgeoriënteerde operante benadering met usual care bij patiënten met chronische schouderpijn en vonden op korte termijn (12 weken) kleine effecten op de belangrijkste klacht en ervaren beperkingen ten gunste van de oefentherapiegroep. De statistisch significante effecten op de belangrijkste klacht van de patiënt bleken ook na 52 weken nog aanwezig.119 Walther et al. vergeleken in een onderzoek van beperkte methodologische kwaliteit de effecten van conventionele fysiotherapie, ‘self-training’ en een schouder- brace bij patiënten met een subacromiaal impingementsyndroom en vonden geen verschillen in effecten na 6 en 12 weken tussen deze therapievormen.118 In een ander onderzoek bij patiënten met chronische schouderpijn, is het effect van oefentherapie gericht op het verbeteren van de actieve stabiliteit en coördinatie vergeleken met het effect van subacromiale injecties met corticosteroïden, en met het effect van fysische therapie in combinatie met ‘range of motion’oefeningen.114 Na 5 weken follow-up bleek dat de resultaten met betrekking tot pijn en ervaren beperkingen voor alle drie de groepen gelijk waren.114
De verschillen in effecten tussen een injectie met corticosteroïden en fysiotherapie zijn ook in 2 andere onderzoeken nagegaan bij respectievelijk patiënten met een nieuwe episode van schouderpijn115 en bij patiënten met capsulitis adhesiva.112 In beide onderzoeken zijn geen positieve resultaten voor fysiotherapie gevonden; bij capsulitis adhesiva bleek een corticosteroïdeninjectie in combinatie met huiswerkoefeningen het beste resultaat te geven.112,115
Twee Nederlandse onderzoeken gingen over de effecten van manuele therapie bij schouderproblemen. Vermeulen et al. vergeleken ‘high grade mobilisation techniques’ met ‘low grade mobilisation techniques’ bij patiënten met capsulitis adhesiva en vonden een klein significant verschil in ervaren beperkingen na 3 en 12 maanden ten gunste van de groep die behandeld werd met ‘high grade mobilisation techniques’.117 Bergman et al. vergeleken manuele therapie met ‘usual care’ bij patiënten met schouderpijn en -disfunctie en vonden een grotere kans op herstel bij manuele therapie.111 In 1 onderzoek zijn de effecten van massage bij schouderklachten onderzocht en vergeleken met een wachtlijstcontrolegroep. Na 2 weken bleek de massagegroep significant beter te scoren op pijn en ervaren beperkingen dan de wachtlijstcontrolegroep.116
Op basis van de resultaten van de systematische review en de additionele trials kan geconcludeerd worden dat er bewijs van niveau B is voor de effectiviteit van oefentherapie bij aandoeningen aan de rotator cuff,110, van lasertherapie bij capsulitis adhesiva,110 en van ultrageluid en UKG bij een gecalcificeerde tendinitis.110 Verder is bewijs van niveau C gevonden voor de effectiviteit van oefentherapie bij chronische schouderpijn110,113,114 en van niveau A1 voor het niet effectiever zijn van conventionele fysiotherapie dan injecties met corticosteroïden.110,112,115 Voor de effectiviteit van manuele therapie bij capsulitus adhesiva en bij schouderpijn is bewijs van niveau B gevonden, evenals voor een kortetermijneffect van massage bij schouderpijn.111,116
Op basis van bovenstaande formuleerde de werkgroep de volgende aanbevelingen:
(17) Oefentherapie (niveau 2)
Het is aannemelijk dat oefentherapie effectief is bij aandoeningen aan de rotator cuff.
Gevonden artikelen: Green et al., 2003.110
(18) Oefentherapie (niveau 3)
Er zijn aanwijzingen dat oefentherapie effectief is bij chronische schouderpijn.
Gevonden artikelen: Green et al., 2003110; Geraets et al., 2005113 en Ginn & Cohen, 2005114.
(19) Lasertherapie (niveau 2)
Het is aannemelijk dat lasertherapie effectief is bij capsulitis adhesiva.
Gevonden artikelen: Green et al., 2003110.
(20) Ultrageluid en ultra korte golf (UKG) (niveau 2)
Het is aannemelijk dat ultrageluid en UKG effectief zijn bij een gecalcificeerde tendinitis.
Gevonden artikelen: Green et al., 2003110.
(21) Conventionele fysiotherapie (niveau 1)
Het is aangetoond dat conventionele fysiotherapie niet effectiever is dan injecties met corticosteroïden.
Gevonden artikelen: Green et al., 2003110; Carette et al., 2003112 en Hay et al., 2003115.
C.1.1.3 Epicondylitis lateralis
Er is vooralsnog onvoldoende bewijs dat fysiotherapie effectief is bij epicondylitis lateralis.
Verschillende systematische reviews zijn uitgevoerd naar de effecten van fysiotherapie bij epicondylitis lateralis.120,121 Uit deze systematische reviews is niet gebleken dat fysiotherapeutische interventies effectief zijn bij deze aandoening. Een uitzondering hierop vormt ultrageluidtherapie in vergelijking tot placebo-ultrageluid, maar deze effecten bestaan alleen op de korte termijn (tot aan 3 maanden) en verdwijnen op langere termijn.120
Het literatuuronderzoek van de systematische review van Bisset et al. liep tot september 2003.
Er zijn nog 6 gerandomiseerde onderzoeken gevonden van latere datum, waarvan 1 onderzoek122 een lage methodologische kwaliteit had en 5 onderzoeken120,123-126 een hoge. In deze onderzoeken zijn de effecten van braces, ultrageluid, oefentherapie en fysiotherapie bestaande uit verschillende behandelmodaliteiten onderzocht, zonder positieve resultaten ten faveure van een of meer van de onderzochte therapievormen. Een uitzondering hierop vormde het onderzoek van Bisset et al., waarin fysiotherapie bestaande uit manipulatie en oefeningen op korte termijn effectiever bleek dan een afwachtend beleid in de eerste 6 weken en dan cortico-steroïdinjecties in de periode daarna.120
Doordat in veel onderzoeken verschillende vergelijkingen zijn gemaakt is het moeilijk om algemene conclusies te trekken. Er is vooralsnog onvoldoende bewijs (niveau C) dat fysiotherapie effectief is bij epicondylitis lateralis.
C.1.1.4 Carpaletunnelsyndroom
De werkgroep formuleerde de volgende aanbevelingen:
(22) Fysiotherapie
Er zijn aanwijzingen dat fysiotherapie niet effectief is bij epicondylitis lateralis.
(23) Lasertherapie in combinatie met TENS
Er zijn aanwijzingen dat lasertherapie in combinatie met TENS effectief is bij carpaletunnelsyndroom
(24) Ultrageluid
Er zijn aanwijzingen dat ultrageluid effectief bij carpaletunnelsyndroom, zowel op de lange als op de korte termijn.
Naar de effecten van conservatieve behandelingen bij carpaletunnelsyndroom is 1 systematische review verricht, waarin de effecten van verschillende therapievormen waaronder ultrageluidtherapie zijn samengevat.127 Voor ultrageluid vonden de auteurs tegenstrijdig bewijs voor een effect op korte termijn en beperkt bewijs voor een effect op lange termijn.127
Het literatuuronderzoek van de systematische review van Gerritsen et al. liep tot februari 2002. Sindsdien is er nog een aantal relevante gerandomiseerde onderzoeken uitgevoerd, waarvan er 1 beoordeeld is als een onderzoek van lage methodologische kwaliteit.128-132 De resultaten verschilden van onderzoek tot onderzoek. Het dragen van een spalk ’s nachts had betere resultaten dan ergonomische instructies, zelfs nog na 12 maanden.132 Het doen van rekoefeningen voor zenuwen en pezen voegde hier nauwelijks iets aan toe.128 Het dragen van een spalk was echter weer minder effectief dan een operatie.129
In twee andere onderzoeken zijn de effecten van lasertherapie130 en lasertherapie in combinatie met TENS131 vergeleken met de effecten van placebotherapie. Alleen in het laatste onderzoek was er een positief verschil in pijnscores ten gunste van de interventiegroep.131
Op basis van de resultaten van de systematische review en de additionele trials kan geconcludeerd worden dat er bewijs van niveau B is voor de effectiviteit van lasertherapie in combinatie met TENS en voor ultrageluidtherapie op lange termijn. Er is bewijs van niveau C voor de effectiviteit van ultrageluid op korte termijn en bewijs van niveau B voor ultrageluid op lange termijn.
Op basis van bovenstaande formuleerde de werkgroep de volgende aanbevelingen:
(22) Fysiotherapie (niveau 3)
Er zijn aanwijzingen dat fysiotherapie niet effectief is bij epicondylitis lateralis.
Gevonden artikelen: Struijs et al., 2004125; Van de Streek et al., 2004126; Martinez-Silvestrini et al., 2005124; Faes et al., 2006122; D’Vaz et al., 2006123 en Biset et al, 2006120.
(23) Lasertherapie in combinatie met TENS (niveau 3)
Er zijn aanwijzingen dat lasertherapie in combinatie met TENS effectief is bij carpaletunnelsyndroom
Gevonden artikelen: Naeser et al., 2002131.
(24) Ultrageluid (niveau 3)
Er zijn aanwijzingen dat ultrageluid effectief bij carpaletunnelsyndroom, zowel op de lange als op de korte termijn.
Gevonden artikelen: Gerritsen et al., 2002127.
C.1.1.5 Chronische pijn (niet specifiek KANS-gerelateerd)
Er zijn aanwijzingen dat een gedragsgeoriënteerde benadering zinvol kan zijn bij chronische pijn.
Patiënten die passen in profiel III vallen wat betreft de aangrijpingspunten voor fysiotherapie binnen de groep ‘mensen met chronische pijn’. Volgens Kroese et al. is de effectiviteit van fysiotherapie bij chronische benigne pijn nog onvoldoende aangetoond en zijn meer RCT’s nodig.133 Er zijn echter wel aanwijzingen voor gevonden dat een gedragsgeoriënteerde benadering zinvol kan zijn bij chronische pijn.
Morley et al. hebben een systematische review uitgevoerd naar de effectiviteit van therapieprogramma’s volgens gedragsgeoriënteerde principes bij volwassenen met chronische pijn.134 Zij concludeerden dat deze programma’s vooral effect hebben op het pijngedrag, de ervaren pijn, de stemming en het sociale functioneren.134
De Europese richtlijnen voor de behandeling van chronische lage- rugpijn concluderen op basis van een uitgebreide systematische review dat cognitief-gedragsmatige behandeling, oefentherapie, voorlichting/educatie en multidisciplinaire behandeling vanuit een biopsychosociaal perspectief effectief zijn bij chronische lage rugpijn.135
C.1.2 Behandeling volgens gedragsgeoriënteerde principes
Behandelen volgens gedragsgeoriënteerde principes houdt in dat de behandeling is gericht op het veranderen van het gedrag van de patiënt in relatie tot het bewegend functioneren. De behandeling zich richten op situaties waarin het gedrag zich voordoet en niet zozeer op de eventuele onderliggende pathologie (of stoornis).
Behandelen volgens gedragsgeoriënteerde principes houdt in dat de behandeling is gericht op het veranderen van het gedrag van de patiënt in relatie tot het bewegend functioneren.77 Tevens zal de behandeling zich richten op situaties waarin het gedrag zich voordoet en niet zozeer op de eventuele onderliggende pathologie (of stoornis).
De behandelingen kunnen aangrijpen op het herkennen van spanning (respondente benadering), op verwachtingen en denkbeelden van de patiënt (cognitieve benadering) en op het pijngedrag (operante benadering).
Voor een (gedeeltelijk) respondente benadering kan worden gekozen indien, naar de inschatting van de fysiotherapeut, met name bewustwording van spanning van belang is voor het adequaat leren omgaan met de klachten. Te denken valt hierbij aan oefen-therapie gericht op het waarnemen van spanning en spannings-verschillen, eventueel met behulp van biofeedback. Deze bewustwording leidt mogelijk tot een meer ontspannen werkwijze of inzicht in persoonlijke en/of externe factoren die belasting veroorzaken. Bij een cognitieve benadering valt vooral te denken aan het beïnvloeden van opvattingen van de patiënt over zijn klachten. Het doel van een operante benadering is uitbreiding van het activiteitenniveau en vermindering van het pijngedrag, zodat de patiënt, ondanks de pijn, een aantal door hem gewenste activiteiten kan uitvoeren.77 Kenmerkende gedragsgeoriënteerde principes zijn tijdcontingente en actieve participatie. Dit laatste houdt in dat de patiënt actief meewerkt aan de behandeling en medeverantwoordelijk is voor het eindresultaat, met als doel de controle van de patiënt over zijn eigen bewegingsgedrag te bevorderen. In de behandeling wordt positieve feedback gegeven over de vorderingen van de patiënt.
Begeleiden
Bij patiënten met patiëntenprofiel III heeft de fysiotherapeut vooral een begeleidende taak, met als doel dat de patiënt controle heeft over zijn bewegend functioneren. De begeleiding omvat onder andere informeren, activeren, geruststellen, motiveren van de patiënt, vaststellen van de vooruitgang en belonen in vorm van positieve feedback. Hierbij is een vertrouwensrelatie tussen fysiotherapeut en patiënt van groot belang.
Voorlichtingsplan
Binnen het fysiotherapeutisch behandelplan worden subdoelen geformuleerd, bijvoorbeeld ten aanzien van de opvattingen en denkbeelden van de patiënt. Het bereiken van deze subdoelen gebeurt aan de hand van een voorlichtingsplan, dat is op te vatten als een onderdeel van het methodisch fysiotherapeutisch handelen. In de anamnese heeft de fysiotherapeut een inventarisatie uitgevoerd van de informatiebehoefte van de patiënt, de opvattingen (‘beliefs’) van de patiënt over zijn gezondheidsprobleem en bijkomende emoties.
De wijze waarop mensen met het gezondheidsprobleem omgaan, kan worden verbeterd door systematisch in te gaan op opvattingen en attributies van de patiënt ten aanzien van het gezondheidsprobleem. Hierbij kan de indeling van Leventhal gevolgd worden (oorzaak, tijdlijn, gevolgen, herstel door behandeling en mate van controle over de symptomen, identiteit).75,76
De therapeut bespreekt met de patiënt diens opvattingen en de voor- en nadelen van gedragsverandering in relatie tot het bewegend functioneren. Dit houdt onder meer in dat de therapeut feitelijke, reële en betrouwbare informatie geeft over het gezondheidsprobleem. Om het gevoel van controle van de patiënt te bevorderen, stelt de fysiotherapeut in overleg met de patiënt haalbare doelen. Het is van belang dat de fysiotherapeut de informatie systematisch en stapsgewijs aanbiedt en aansluit bij de behoefte van de patiënt op dat moment. Daarnaast is de verwachte uitkomst van het gedrag (wegen de voordelen voor de patiënt op tegen de nadelen) bij gedrags-verandering een essentiële factor, evenals de eigen effectiviteit (de mate waarin de patiënt controle ervaart over zijn gedrag).
De informatie moet qua vorm en inhoud worden afgestemd op de fase van gedragsverandering waarin de patiënt zich bevindt. In de volgende figuur staat het model voor gedragsverandering door middel van oefentherapie, dat bestaat uit 6 aspecten van gedragsverandering: openstaan, begrijpen, willen, kunnen, doen en volhouden.136
Model voor gedragsverandering.Bron: Balm, Gezond bewegen kun je leren.137
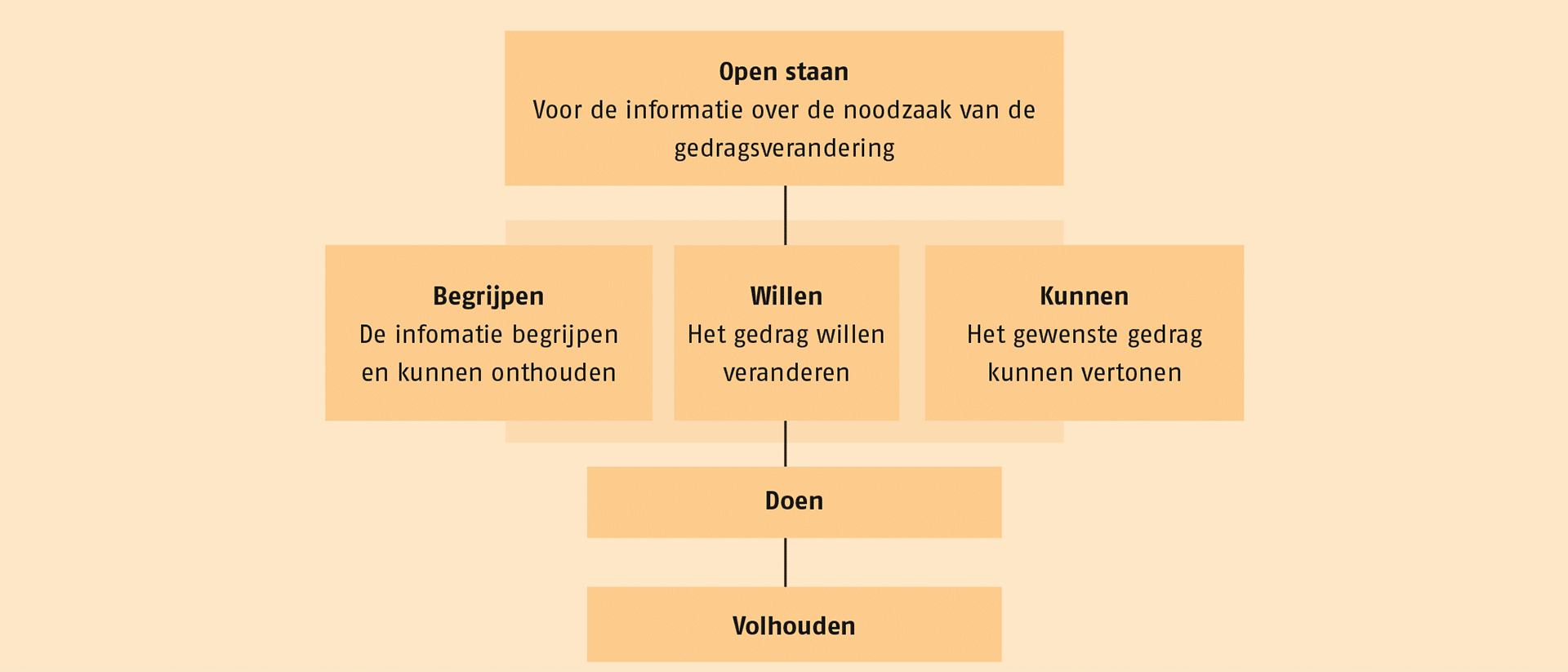
De patiënt moet niet alleen openstaan voor informatie over gedragsverandering, hij moet deze informatie ook kunnen begrijpen en zijn gedrag willen en kunnen veranderen. Vervolgens moet de patiënt overgaan tot het feitelijk uitvoeren van het nieuwe gedrag, dit nieuwe gedrag in de tijd blijven vertonen en zich het gedrag eigen maken. Zie de toelichting in de volgende tabel.
Toelichting bij de stappen in het voorlichtingsproces.136
| 1. Openstaan |
De fysiotherapeut sluit met de voorlichting aan bij de beleving, verwachting, vragen en zorgen van de patiënt. |
| 2. Begrijpen |
De informatie moet zodanig worden aangeboden dat de patiënt deze informatie begrijpt en kan onthouden. |
| 3. Willen |
De fysiotherapeut inventariseert wat een patiënt (de)motiveert om een bepaald gedrag te vertonen. De fysiotherapeut biedt ondersteuning en informatie over mogelijkheden en alternatieven. Er worden haalbare afspraken gemaakt. |
| 4. Kunnen |
De patiënt moet het gevraagde gedrag uit kunnen voeren. De benodigde functies en activiteiten worden geoefend. |
| 5. Doen |
De fysiotherapeut maakt met de patiënt heldere, concrete en haalbare afspraken en stelt concrete behandeldoelen. |
| 6. Volhouden |
Tijdens de behandeling moet worden besproken of de patiënt denkt dat hij het gevraagde gedrag kan vertonen. Voor knelpunten worden samen oplossingen gezocht. |
Bij de evaluatie van het informeren en adviseren kan de fysiotherapeut zich afvragen: ‘Heeft de patiënt reële opvattingen en verwachtingen ten aanzien van het gezondheidsprobleem?’ en ‘Doet de patiënt wat hij zou moeten doen?’ Zie figuur 3.137
In het begin zal de patiënt kennis opdoen over en inzicht verwerven in het nut van gedragsverandering. Daarna zal de patiënt vaardigheden en zelfvertrouwen hebben om het gewenste gedrag ook daadwerkelijk uit te voeren en vol te houden. In tabel 4 wordt aangegeven hoe de fysiotherapeut kan aansluiten bij de patiënt.
Oefenen en sturen van functies en activiteiten
In een tijdcontingent programma volgens een operante benadering worden de gekozen activiteiten stapsgewijs opgebouwd, niet op geleide van pijn, maar volgens tevoren afgesproken stappen (‘graded activity’). Het doel is verhoging van het activiteitenniveau en het leren omgaan met de eigen fysieke mogelijkheden en niet het verminderen van de pijn.
Om zo goed mogelijk aan te sluiten bij de wensen van de patiënt worden aan de hand van de PSK de activiteiten geïnventariseerd waarin de patiënt beperkt is en die hij het meest belangrijk vindt. Deze activiteiten zijn het uitgangspunt voor de behandeling. Van deze activiteiten wordt allereerst het baselineniveau bepaald, door de patiënt diverse malen de gekozen activiteiten zo lang of zo vaak mogelijk uit te laten voeren, zonder zichzelf te forceren, waarbij de fysiotherapeut let op de kwaliteit van de uitgevoerde beweging. De patiënt dient op de hoogte te zijn van het doel van de meting.
De fysiotherapeut noteert de tijd, de duur, de zwaarte en de frequentie van de activiteit en berekent de gemiddelde waarde per activiteit; dit is de baseline van de activiteit. Vervolgens wordt per activiteit in overleg met de patiënt voor een bepaalde behandelperiode een haalbaar doel gesteld, waarbij het beginniveau van de activiteit duidelijk lager ligt dan het berekende baselineniveau, om de patiënt positieve bewegingservaring op te laten doen.
Het programma wordt stapsgewijs opgebouwd en is afhankelijk van de door de fysiotherapeut ingeschatte belastbaarheid, waarbij het van belang is dat het optreden van pijn geen invloed heeft op de opdracht. De activiteiten kunnen zowel thuis als op de praktijk worden uitgevoerd. Om de vorderingen van de patiënt inzichtelijk te maken, adviseert de werkgroep de stappen bij te houden op een ‘trainingsformulier’ in de vorm van een grafiek.138 In het begin ligt de controle meer bij de therapeut (deze geeft aan wat, hoe en hoe vaak de patiënt iets moet doen); in een later stadium wordt gestreefd naar stapsgewijze overname van de controle door de patiënt.
Indien er naar het oordeel van de fysiotherapeut sprake is van een overdreven angst voor het uitvoeren van bepaalde bewegingen kan de patiënt aan een reeks voor hem relevante, angstopwekkende en hiërarchisch geordende activiteiten/bewegingen worden blootgesteld conform de benadering van de ‘graded exposure in vivo’, met als doel irrationele verwachtingen over de relatie tussen bepaalde activiteiten/bewegingen, pijn en (hernieuwd) letsel bij te stellen.139
C.2 Behandeling per patiëntenprofiel
Behandeling en de behandelstrategie wordt beschreven per patiëntenprofiel in de volgende paragrafen.
C.2.1 Patiëntenprofiel I
Bij patiënten die passen in profiel I vindt behandeling plaats op geleide van de pijn; de pijn heeft een signaalfunctie. De patiënt geeft dus aan wanneer de pijn hem teveel wordt. Vermijding van pijnprovocerende activiteiten of verlaging van het activiteitenniveau is alleen zinvol als daarmee de pijn vermindert.
Opheffen van stoornissen in functies leidt tot een grotere regionale belastbaarheid, en hoe groter die belastbaarheid is, des te sneller functioneel herstel wordt bereikt. De belasting wordt geleidelijk opgevoerd tot op het gewenste niveau. Daarbij worden met name activiteiten gekozen en oefensituaties gecreëerd die verwant zijn aan voor de patiënt relevante situaties en algemene dagelijkse levensverrichtingen (adl). De fysiotherapeut besteedt veel aandacht aan de manier waarop de patiënt activiteiten uitvoert (coördinatie, ontspannen of stabiliseren).
Behandelstrategie
Begeleiden (steun bieden, informeren en adviseren)
De fysiotherapeut bespreekt met de patiënt de aard van het gezondheidsprobleem, de factoren die mogelijk een rol hebben gespeeld bij het ontstaan van het gezondheidsprobleem, de factoren die van invloed zijn op het herstel en de wijze waarop de patiënt deze factoren kan beïnvloeden, eventueel met hulp van de fysiotherapeut. De fysiotherapeut en de patiënt analyseren provocerende en reducerende activiteiten, handelingen of taken die aanleiding geven tot stoornissen en zoeken samen naar oplossingen hiervoor.
De fysiotherapeut stimuleert de patiënt zijn activiteiten te hervatten zodra de klachten voldoende zijn afgenomen en instrueert de patiënt op welke wijze de belasting geleidelijk kan worden opgevoerd tot het gewenste niveau van participatie, met aandacht voor de belastbaarheid van de patiënt. De fysiotherapeut evalueert geregeld of de patiënt de informatie begrijpt en de adviezen opvolgt.
Oefenen en sturen van functies en activiteiten, en manuele verrichtingen
De oefeningen en/of manuele verrichtingen zijn gericht op het opheffen van stoornissen in functies die zijn gevonden tijdens het diagnostisch proces, waarbij de fysiotherapeut tevens aandacht besteedt aan een juiste uitvoering van de bewegingen.
De oefeningen en/of manuele verrichtingen betreffen:
- het oefenen van gewrichtsfuncties;
- manuele verrichtingen ter vergroting van de beweeglijkheid van gewrichten;
- ontspanningsoefeningen;
- oefeningen ter verbetering van het houdings- en bewegingsgevoel (coördinatie van bewegingen en/of functionele vaardigheden uit de werksituatie of de adl).
Het oefenen is gericht op activiteiten en de daarvoor relevante functies. Er worden activiteiten geoefend die de patiënt in het dagelijks leven met moeite kan uitvoeren vanwege pijn of ongemak. Dit kunnen ook specifieke arbeidshandelingen of -taken zijn.
C.2.2 Patiëntenprofiel II
Bij patiënten die passen in profiel II kan het zinvol zijn om het activiteitenniveau en daarmee de belasting tijdelijk te verlagen, maar alleen als deze verlaging leidt tot vermindering van de klachten. De fysiotherapeut dient het belang van gezond beweeggedrag en een lichamelijk actieve leefstijl te benadrukken.
Behandeling vindt in eerste instantie plaats op geleide van pijn. Nadat de pijn is afgenomen (er is bijvoorbeeld geen pijn meer in rust), of indien er naar het oordeel van de fysiotherapeut geen reden meer is om aan te nemen dat er sprake is van weefselschade, wordt overgegaan op tijdcontingent geoefend (dit is oefenen gedurende een vooraf afgesproken tijd, dus niet op geleide van pijn, met stapsgewijze opbouw van de belasting). Het geleidelijk opvoeren van de belasting voorkomt relatieve overbelasting, ook wanneer er geen vermoeden meer bestaat van weefselschade.
Bij een gunstig beloop zal de patiënt uit zichzelf zijn activiteiten hervatten en terugkeren naar het gewenste niveau van participatie.
Behandelstrategie
Begeleiden (steun bieden, informeren en adviseren)
Deze patiënten worden op dezelfde manier begeleid als patiënten die passen in profiel I. De fysiotherapeut bespreekt met de patiënt de aard van het gezondheidsprobleem, de factoren die mogelijk een rol hebben gespeeld bij het ontstaan van het gezondheidsprobleem, de factoren die van invloed zijn op het herstel en de wijze waarop de patiënt deze factoren kan beïnvloeden, eventueel met hulp van de fysiotherapeut. De fysiotherapeut en de patiënt analyseren provocerende en reducerende activiteiten, handelingen of taken die aanleiding geven tot stoornissen en zoeken samen naar oplossingen hiervoor.
De fysiotherapeut stimuleert de patiënt zijn activiteiten te hervatten zodra de klachten voldoende zijn afgenomen en instrueert de patiënt op welke wijze de belasting geleidelijk kan worden opgevoerd tot het gewenste niveau van participatie, met aandacht voor de belastbaarheid van de patiënt. De fysiotherapeut evalueert geregeld of de patiënt de informatie begrijpt en de adviezen opvolgt.
Oefenen en sturen van activiteiten en functies, en manuele verrichtingen
De oefeningen en/of manuele verrichtingen zijn gericht op het opheffen van stoornissen in functies die zijn gevonden tijdens het diagnostisch proces, waarbij de fysiotherapeut tevens aandacht besteedt aan een juiste uitvoering van de bewegingen. Dit betreft:
- het oefenen van gewrichtsfuncties;
- manuele verrichtingen ter vergroting van de beweeglijkheid van gewrichten;
- ontspanningsoefeningen;
- oefeningen ter verbetering van het houdings- en bewegingsgevoel (coördinatie van bewegingen en/of functionele vaardigheden, uit werksituatie of adl).
Het oefenen is gericht op activiteiten en de daarvoor relevante functies. Er worden activiteiten geoefend die de patiënt in het dagelijks leven met moeite kan uitvoeren vanwege pijn of ongemak. Dit kunnen ook specifieke arbeidshandelingen of -taken zijn.
Fysische therapie in engere zin
Bij verdenking op een capsulitis adhesiva van de schouder kan lasertherapie worden overwogen; bij verdenking op een gecalcificeerde tendinitis van de schouder behandeling met ultrageluid en ultra korte golf (UKG).
C.2.3 Patiëntenprofiel III
Bij patiënten die passen in profiel III is de behandeling gericht op de wijze van omgaan met het gezondheidsprobleem en op gedragsverandering. Op de voorgrond staat een oefenprogramma dat uitgaat van een gedragsgeoriënteerde benadering.
Behandelstrategie
Begeleiden (waaronder steun bieden, informeren en adviseren)
Net als bij patiënten die passen profiel I en II bespreekt de fysiotherapeut met de patiënt de aard van het gezondheidsprobleem, de factoren die mogelijk een rol hebben gespeeld bij het ontstaan van het gezondheidsprobleem, de factoren die van invloed zijn op het herstel en de wijze waarop de patiënt deze factoren kan beïnvloeden, eventueel met hulp van de fysiotherapeut. De fysiotherapeut en de patiënt analyseren provocerende en reducerende activiteiten, handelingen of taken die aanleiding geven tot stoornissen en zoeken samen naar oplossingen hiervoor. De fysiotherapeut evalueert geregeld of de patiënt de informatie begrijpt en de adviezen opvolgt.
De behandeling is gericht op het stimuleren van activiteiten en participatie en het beïnvloeden van de belemmerende factoren (mits fysiotherapeutisch beïnvloedbaar) die verband houden met beperkingen en participatieproblemen, waarbij de fysiotherapeut speciaal aandacht besteedt aan de participatie in het werk.
Oefenen en sturen van activiteiten en relevante functies
Het oefenen is gericht op een geleidelijke toename van activiteiten en participatie. Er wordt tijdcontingent geoefend. Daarnaast wordt het volhouden van relevante activiteiten geoefend (gewoontevorming), en de coördinatie van handelingen en taken.
Op grond van een door de patiënt gekozen oefendoel wordt, in samenspraak met de patiënt, een behandelschema opgesteld, met als uitgangspunt het baselineniveau van de patiënt. Dit is het gemiddelde activiteitenniveau van de patiënt bij aanvang van de behandeling. In het schema noteert de fysiotherapeut van iedere activiteit de duur, de frequentie en de intensiteit. De afspraak is dat de patiënt niet minder, maar ook niet meer doet dan wat voor die dag is afgesproken. De patiënt oefent niet alleen in de fysiotherapiepraktijk, maar ook thuis en houdt zelf zijn progressie bij in een grafiek (zie paragraaf C.2.2 (opent in nieuw tabblad) in de Verantwoording). Activiteiten waarvan de uitvoering nog niet mogelijk is, worden opgesplitst in deelactiviteiten en stap voor stap geoefend.
Bij patiënten met bewegingsangst moet het aanvangsniveau van de activiteiten lager gesteld worden en moeten de tussenstappen kleiner zijn. In overleg met de patiënt worden eerst de minder bedreigende activiteiten, handelingen en taken geoefend en later de activiteiten die door de patiënt als meer bedreigend worden ervaren.
De fysiotherapeut moedigt de patiënt aan om, met het toenemen van het activiteitenniveau tijdens de behandeling, stapsgewijs ook meer activiteiten te ontplooien in zijn eigen omgeving. Hiermee vindt een overdracht van behandeleffecten naar het dagelijks leven plaats. Het einddoel is dat de patiënt controle heeft over zijn eigen functioneren.
C.3 Accenten in de therapie
In deze richtlijn zijn specifieke verrichtingen slechts summier beschreven, gezien het geringe bewijs voor de effectiviteit van fysiotherapeutische verrichtingen bij deze patiëntengroep.
Er zijn echter wel herkenbare accentverschillen, die zijn gebaseerd op de pathofysiologische mechanismen waarvan de fysiotherapeut veronderstelt dat deze een rol spelen bij het ontstaan en de instandhouding van het gezondheidsprobleem. De fysiotherapeut kan zich bij de keuze van het accent binnen de behandeling, los van het patiëntenprofiel, laten leiden door de vermoede onderliggende pathofysiologische mechanismen.
Deze mechanismen en de daaraan gerelateerde accenten in de therapie staan beschreven in de volgendetabel.

Pathofysiologische mechanismen met de daaraan gerelateerde accenten in de therapie.
C.4 Multidisciplinaire benadering
Bij patiënten die passen in profiel II is het zinvol te streven naar een multidisciplinaire afstemming van de behandeling en afspraken te maken tussen de patiënt en de betrokken hulpverleners. Afstemming met alle gewenste hulpverleners zal niet altijd haalbaar zijn. Goede communicatie tussen de fysiotherapeut en de huisarts (als verwijzer of coördinator) en de fysiotherapeut en de bedrijfsarts, in verband met eventuele gedeeltelijke re-integratie, is bij deze patiënten echter essentieel (zie paragraaf B.6).
Voor een bredere samenwerking kan gedacht worden aan afstemming met een psycholoog of een maatschappelijk werkende (in verband met de gedragsgeoriënteerde aanpak, gericht op een adequate wijze van omgaan met pijn), een revalidatiearts of een ergotherapeut (in verband met ergonomische aanpassingen).
C.5 Hulpmiddelen
De werkgroep is van mening dat bij patiënten die passen in profiel III terughoudend moet worden omgegaan met het adviseren van ergonomische hulpmiddelen. Zowel het adviseren van hulpmiddelen als het gebruik ervan kunnen inadequaat pijngedrag in stand houden doordat hulpmiddelen de aandacht vestigen op de symptomen en het denken aan externe oplossingen bestendigen.
C.6 Evaluatie
Evaluatie van de behandeling vindt plaats na zes weken en na afloop van de behandeling. Zowel behandelresultaat als -proces wordt systematisch beoordeeld door de voortgang te toetsen aan de behandeldoelen. Hierbij wordt gebruik gemaakt van de subjectieve bevindingen van de patiënt, eventuele gegevens ten aanzien van gedeeltelijke of volledige werkhervatting, de score op de PSK en eventueel de DASH. Tevens vindt evaluatie plaats op voor de patiënt relevante momenten, zoals wanneer de behandeling niet volgens verwachting verloopt of bij werkhervatting.
Op basis van de evaluatie kan worden bekeken of de patiënt nog in het gekozen profiel past en of bijstelling van het behandelplan noodzakelijk is. Evaluatie van gedragsverandering zoals vooral bij patiënten met profiel III van belang is, kan plaatsvinden aan de hand van de zes aspecten van het gedragsveranderingsmodel, namelijk: openstaan, begrijpen, willen, kunnen, doen en volhouden (zie paragraaf C.1.2,).
De fysiotherapeut kan op gezette tijden de voortgang van het behandelproces evalueren door te benoemen waar de patiënt zich in het gedragsveranderingsmodel bevindt met betrekking tot een bepaald te bereiken gedrag. Patiënten met profiel III kan de fysiotherapeut adviseren zich te laten verwijzen naar een psycholoog.
Na 6 weken en aan het einde van de behandeling wordt het behandelresultaat en het behandelproces geëvalueerd, waarbij gebruik wordt gemaakt van de subjectieve bevindingen van de patiënt, eventuele gegevens ten aanzien van gedeeltelijke of volledige werkhervatting en de uitkomsten op de PSK (zie paragraaf B.3). Daarnaast vindt evaluatie plaats op momenten die voor de patiënt relevant zijn, zoals wanneer de behandeling niet volgens verwachting verloopt of bij werkhervatting.
Evaluatie van gedragsverandering, die vooral van belang is bij de behandeling van patiënten met profiel III, kan plaatsvinden aan de hand van het gedragsveranderingsmodel.136,137
C.7 Afsluiting, verslaggeving en -legging
Verslaggeving en verslaglegging
De behandeling wordt afgerond wanneer de behandeldoelen zijn bereikt of wanneer er geen effect van de behandeling meer is te verwachten. De fysiotherapeut informeert de verwijzer eventueel tussentijds, maar in ieder geval na het beëindigen van de behandeling over de (individueel vastgelegde) behandeldoelen, het behandelproces en de behandelresultaten.
In de ‘Richtlijn Informatie-uitwisseling huisarts-paramedicus (opent in nieuw tabblad)‘ staat beschreven dat de verwijzer eventueel tussentijds, maar in ieder geval na het beëindigen van de behandeling wordt geïnformeerd over onder andere de (individueel vastgestelde) behandeldoelen, het behandelproces en de behandelresultaten.(voorheen 140) Voor de verslaglegging wordt verwezen naar de vigerende KNGF-richtlijn Fysiotherapeutische dossiervoering (opent in nieuw tabblad).(voorheen 80)
C.8 Hypothesen over ontstaansmechanismen
Vanwege het geringe bewijs voor effectieve verrichtingen, de variatie in aandoeningen en behandelmogelijkheden is door de werkgroep besloten de Praktijkrichtlijn te schrijven op basis van patiëntenprofielen en de daaraan gekoppelde doelen en strategieën. Om die reden zijn de verrichtingen summier beschreven. De vraag is echter of deze keuze voldoende aansluit bij de dagelijkse praktijk. Binnen het zogenaamde ‘oefenen en sturen van functies en activiteiten, en het begeleiden van patiënten met pijn aan de arm, nek en/of schouder kunnen immers verschillende accenten en verrichtingen gekozen worden. Dit zal in de praktijk waarschijnlijk ook veelvuldig gebeuren. Deze keuzes kunnen vooralsnog niet voldoende worden onderbouwd door resultaten van klinisch effectonderzoek. Wel kunnen anamnese en lichamelijk onderzoek aanleiding geven te veronderstellen dat een pathofysiologisch mechanisme aan het ontstaan van het gezondheidsprobleem ten grondslag ligt, naar aanleiding waarvan de fysiotherapeut in de therapie bepaalde accenten kan leggen.
Het gezondheidsprobleem wordt in deze richtlijn beschreven vanuit het biopsychosociaal gezondheidsmodel, waarin gezondheid wordt opgevat als een dynamisch evenwicht tussen belasting en belastbaarheid, zowel op het niveau van cellen, weefsels en organen als op het niveau van het individu in relatie tot zichzelf en tot zijn omgeving.141,142 Vanuit dit perspectief is bij patiënten met pijn in de arm, nek en/of schouder mogelijk sprake van een verminderde belastbaarheid van weefsels en organen die in dienst staan van het bewegend functioneren, als gevolg van een onvoldoende afstemming van de lokale en algemene belastbaarheid op de lokale en algemene belasting. Deze verminderde belastbaarheid leidt tot een (psycho)fysiologische ontregeling met gevolgen voor de informatie-verwerking en kan uiteindelijk leiden tot sensorische, motorische en vegetatieve stoornissen in functies. Vooralsnog is er geen algemeen geaccepteerde wetenschappelijke verklaring voor het ontstaan van pijn aan de arm, nek en/of schouder. De mechanismen die een rol kunnen spelen bij pijnontwikkeling die is gerelateerd aan belasting en belastbaarheid, zijn gebaseerd op hypothesen vanuit verschillende vakgebieden, zoals biomechanica, fysiologie, neurofysiologie en psycho(fysio)logie. De discussie over het relatieve belang van de verschillende mechanismen is volop gaande, waarbij de perifere en centrale sensitisatie van het zenuwstelsel een belangrijke plaats inneemt. Wel is een algemeen geaccepteerde veronderstelling dat pijn ontstaat als gevolg van een combinatie van factoren.19,38,143,144 Vermoedelijk staan bij het optreden van acute pijn andere mechanismen op de voorgrond dan bij de overgang van acute naar chronische pijn met veel participatieproblemen.145
In deze richtlijn worden pathofysiologische mechanismen onderscheiden die samenhangen met de biomechanische overbelasting van het bindweefsel en met de spierspanningregulatie en de activatie van het zenuwstelsel. Voor elk van deze mechanismen worden aandachtspunten gepresenteerd die de fysiotherapeut kunnen helpen bij de keuze voor een of meer verrichtingen.
C.8.1 Mechanismen die samenhangen met biomechanische overbelasting
De werkgroep formuleerde de volgende aanbeveling:
(25) Biomechanische overbelasting
De werkgroep is van mening dat het belangrijk is om in de therapie de volgende accenten te leggen in relatie tot blootstelling aan mechanische belasting:
- advisering over ergonomische maatregelen voor een tijdelijke dan wel permanente verlaging van de blootstelling aan mechanische belasting;
- zo nodig aanpassing op het werk in overleg met Arbodienst en bedrijfsarts.
Mechanische of thermische overbelasting
Aandoeningen van de pezen en peesscheden worden waarschijnlijk veroorzaakt door mechanische of thermische belasting. Visser en Van Dieën onderscheiden vier mechanismen:146
- het overschrijden van een bepaalde mate van rek van de pees;
- accumulatie van microschade;
- wrijving tussen pees en -schede;
- mechanisch geïnduceerde lokale temperatuurstijging.
Repeterende bewegingen van de armen en/of kortcyclisch werk, gecombineerd met krachtuitoefening, statische belasting van de nek-schouderregio en/of een werkhouding met extreme gewrichtsstanden kan overmatige wrijving van pezen in peesscheden geven.147 Indien deze wrijving de lokale belastbaarheidsgrens overschrijdt en indien de hersteltijd onvoldoende is, ontstaat irritatie van zowel pees als -schede.148
Bewegingsbeperking
Riezebos en Lagerberg wijzen erop dat veel mensen niet voldoende pronatiemogelijkheden hebben in ellebogen en polsen om bij het typen de vingers ontspannen omlaag te laten wijzen.149 Dit leidt tot een gespannen houding met ongunstige compensatoire stand van de schoudergewrichten (abductie en endorotatie) en de polsen (ulnaire abductie en/of palmairflexie) bij toetsenbordwerk, met als gevolg klachten aan de onderarm. Verhoogde spierspanning in de nek-schouderregio kan leiden tot doorbloedingsproblemen en/of tot intermitterende compressie van de plexus brachialis en de arteria en vena subclavia.
Zenuwcompressie
Bij onderzoek naar het ontstaan van het carpaletunnelsyndroom is schade aan de zenuw verklaard vanuit de verhoogde druk op de zenuw ten gevolge van de risicofactoren waaraan iemand blootgesteld is geweest.83 Dit is ook een verklaring voor de mogelijke gevolgen van druk op zenuwen in het algemeen.
Verhoogde plaatselijke druk ontstaat veelal op specifieke plaatsen, waar de zenuw door een beperkte anatomische ruimte loopt. Het maakt voor het mechanisme niet uit of dit druk is op de n. medianus in de carpale tunnel of op de n. ulnaris in de cubitale tunnel of in het kanaal van Guyon. Er kan sprake zijn van compressie in de zin van directe druk,83,150 of druk ten gevolge van werken met krachtuitoefening, werken in ongunstige gewrichtsposities, repeterend bewegen37,151 of druk die wordt veroorzaakt door intra- en perineuraal oedeem. Een combinatie van deze factoren zal de effecten alleen maar versterken.
Elke zenuw wordt omgeven door een netwerk van bloedvaatjes en bindweefsel. Verhoging van de uitwendige druk belemmert de (micro)circulatie. Het is aangetoond dat het eerste teken van druk op de perifere zenuw de vorming is van intraneuraal oedeem. In een later stadium kunnen veranderingen optreden in de structuur van het zenuwweefsel en in de structuur van het niet-neurale weefsel van de perifere zenuw, waardoor de zenuwgeleiding gestoord raakt.83,151 Omdat de effecten ontstaan via een belemmering van de doorbloeding, bepalen de duur en de mate van belasting of de effecten reversibel zijn.83,151
Blootstelling aan hand-armtrillingen, bijvoorbeeld bij het werken met trillend handgereedschap als pneumatische hamers (slopers in de bouw) of kettingzagen (in de bosbouw), leidt tot een toegenomen spanning in de armmusculatuur. Blootstelling aan hand-armtrillingen kan ook direct (vergelijkbaar met directe druk) leiden tot zenuwletsel van bijvoorbeeld de n. medianus in de carpale tunnel.83
Op basis van bovenstaande formuleerde de werkgroep de volgende aanbeveling:
(25) Biomechanische overbelasting (niveau 4)
De werkgroep is van mening dat het belangrijk is om in de therapie de volgende accenten te leggen in relatie tot blootstelling aan mechanische belasting:
-
advisering over ergonomische maatregelen voor een tijdelijke dan wel permanente verlaging van de blootstelling aan mechanische belasting;
-
zo nodig aanpassing op het werk in overleg met Arbodienst en bedrijfsarts.
C.8.2 Mechanismen die samenhangen met spierspanningregulatie
De werkgroep formuleerde de volgende aanbevelingen:
(26) Aanhoudende spierspanning
De werkgroep is van mening dat het belangrijk is om in de therapie de volgende accenten te leggen in relatie tot de regulatie van de spierspanning:
- oefenen van fijn-coördinatieve bewegingen ter verbetering van de spierspanningregulatie en de effectieve doorbloeding van spierweefsel;
- rek- en ontspanningsoefeningen van de desbetreffende spieren.
(27) Langdurige nocisensorische prikkeling
De werkgroep is van mening dat een versterking van de nocisensorische prikkeling en daarmee sensitisatie van het zenuwstelsel moet worden vermeden, door een bewuste controle op pijn, zowel tijdens het oefenen, als tijdens het uitvoeren van handelingen en taken.
(28) Stressoren
De werkgroep is van mening dat het belangrijk is om in de therapie de volgende accenten te leggen in relatie tot de optredende stressoren:
- voorlichting over factoren die stress veroorzaken en de mogelijke rol van stress bij ontstaan en instandhouding van symptomen;
- ontspanningsoefeningen.
Afname van de lokale doorbloeding en een verstoring van het milieu interieur
Larsson et al. hebben aangetoond dat de lokale circulatie in aangedane delen van de m. trapezius bij patiënten met pijn in deze spier slechter is dan bij personen zonder pijn.152 Van Galen et al. beschreven een verhoogde cocontractie van agonisten en antagonisten bij patiënten met (pijn)klachten aan de arm, nek en/of schouder.23 Hoewel de rol van lokale doorbloedingsstoornissen bij het ontstaan van de pijn niet is bewezen, is er een aantal hypothesen over de manier waarop verhoogde spierspanning via lokale doorbloedingsstoornissen tot pijn kan leiden.
Niet-neutrale statische houdingen (zoals langdurig in dezelfde houding zitten) kunnen, evenals angst, hoge taakeisen, mentale stress of koude, leiden tot een activering van het centraal zenuwstelsel met als gevolg minder controle en verminderde inhibitie (de neuromotorische ruistheorie van Van Galen), of een combinatie hiervan.153 Deze verminderde controle gaat samen met een toegenomen spierspanning, met als gevolg een lokale stijging van de druk. Langdurige toename van druk in de spier leidt tot een verminderde effectieve weefselcirculatie en daarmee tot lokale energietekorten. Deze lokale stoornissen in de circulatie treden al op bij relatief geringe krachtsinspanningen. De verstoorde effectieve weefselcirculatie leidt tot een belemmering van de aanvoer van voedingsstoffen en de afvoer van afvalstoffen. Deze verstoring van het milieu interieur (fysiologische stoornis) geeft prikkeling van nocisensoren (vrije zenuwuiteinden) in de spier, wat overgevoeligheid van de perifere receptoren tot gevolg kan hebben, waardoor geringe belasting al leidt tot pijn.154 Onder deze ongunstige (trofische) omstandigheden neemt de kans op fysiologische stoornissen toe.155
Een voorbeeld hiervan vormen myofasciale triggerpoints (niet loslaten van actine en myosine in contracte sarcomeren).156 De contracte sarcomeren leiden tot verhoging van de spanning in de desbetreffende spiervezel en tot compensatoire rek in andere sarcomeren.157 Door de afgesloten circulatie vindt geen herstel plaats van deze fysiologische stoornis en ontstaat een bron van nocisensoriek.158 Indien tegelijkertijd het zenuwstelsel in hoge mate wordt geactiveerd, ontstaat tevens een groot gebied met ‘referred pain’.
Er wordt ook wel gesproken van de Assepoesterhypothese, samenhangend met het zogenaamde ‘size-principle’effect.159 Bij lage spierspanning worden eerst de laagdrempelige, rode spiervezels (kleine motor-units met type-1-vezels) aangesproken. Deze spiervezels zijn, net als Assepoester uit het sprookje, voortdurend vrijwel maximaal actief, zonder pauzes voor herstel.159 Hoewel de intensiteit van de belasting voor de spier als geheel laag is, is deze voor de desbetreffende spiervezels hoog. Bij gebrek aan rust kan deze spierspanning uiteindelijk leiden tot beschadiging van spiervezels en pezen160 Ook bij spierspanning door mentale stress blijken juist deze spiervezels aangesproken te worden. Op deze manier kunnen psychosociale factoren, zoals hoge taakeisen op het werk, bijdragen aan het optreden van spiervermoeidheid en -beschadiging.161
Op basis van bovenstaande formuleerde de werkgroep de volgende aanbeveling:
(26) Aanhoudende spierspanning (niveau 4)
De werkgroep is van mening dat het belangrijk is om in de therapie de volgende accenten te leggen in relatie tot de regulatie van de spierspanning:
- oefenen van fijn-coördinatieve bewegingen ter verbetering van de spierspanningregulatie en de effectieve doorbloeding van spierweefsel;
- rek- en ontspanningsoefeningen van de desbetreffende spieren.
Neurale veranderingen in het perifeer en centraal zenuwstelsel
Indien verstoring van de effectieve weefselcirculatie en nocisensorische prikkeling aanhouden, vinden er plastische veranderingen plaats in de achterhoorn van het ruggenmerg. De verwerking van de nocisensorische input verandert. De transmissie via de achterhoorn naar centraal wordt gepacificeerd162 en er ontstaat een verhoogde gevoeligheid voor nocisensorische prikkels (sensitisatie) van de achterhoorn155,163,164 die zich uitbreidt binnen het zenuwstelsel, zodat zelfs bij geringe prikkeling de centrale neuronen geactiveerd worden. De pijngewaarwording wordt hierdoor versterkt.165 Cognitieve factoren (bijvoorbeeld catastroferende gedachten), affectieve en gedragsfactoren164 en psychosociale factoren145,166 kunnen via afdalende banen vanuit centraal dit proces beïnvloeden.145
Wanneer er bij vermoeidheid of aspecifieke ‘arousal’ van het centraal zenuwstelsel een afname van de controle ontstaat op het niveau van de achterhoorn, is er sprake van een segmentale ontregeling.141 Deze ontregeling kan zich in de tijd ontwikkelen tot een segmentale stoornis.141,142 Een segmentale stoornis is een verzameling van bindweefsel- en orgaanspecifieke stoornissen binnen één segment. Voorbeelden zijn een verminderde mechanische belastbaarheid van bindweefsel, hyperesthesie, hypertonie, krachtverlies, verminderde coördinatie of een toegenomen zweetsecretie.
Een gevolg hiervan is dat normale impulsen (die binnenkomen via mechanosensoren) een nocisensorisch karakter krijgen (sensitisatie) en handelingen of taken met geringe belasting als pijnlijk worden ervaren. Door sensitisatie op ruggenmergniveau kan daar ook uitbreiding van activiteit plaatsvinden naar hogere en lagere niveaus.145,166,167 Hierdoor wordt het gebied waar de pijn wordt gevoeld groter.
Een neurologische verklaring voor een verminderde sensorische terugkoppeling en een verlies van precisie van bewegingen wordt gevonden in het werk van Byl et al.95,168 Byl et al. concludeerden naar aanleiding van hun experimenteel onderzoek dat langdurige betekenisloze afferente input kan leiden tot een afname van de differentiatie van signalen in de hersenschors. De sensorische feedback neemt af en daarmee ook de motorische controle. Verschijnselen als een ‘gevoel van doofheid’, ‘verlies van motorische controle’ en ‘afname van de stereognosis’ kunnen hiermee voor een deel verklaard worden.23
Over de rol die sensitisatie van het zenuwstelsel mogelijk speelt bij het voortbestaan van de pijn zegt Littlejohn: ’RSI is een regionaal pijnsyndroom dat, hoewel het is begonnen als reactie op een activiteitgebonden perifere weefselschade (met nocisensorsiche prikkeling) van bijvoorbeeld spieren en pezen, niet meer het gevolg is van het voortduren van perifere beschadiging of grote belasting, maar van intrinsieke sensitisatie van het pijnsysteem. Deze sensitisatie wordt sterk beïnvloed door maatschappelijke en persoonlijke factoren.’145
Op basis van bovenstaande formuleerde de werkgroep de volgende aanbeveling:
(27) Langdurige nocisensorische prikkeling (niveau 4)
De werkgroep is van mening dat een versterking van de nocisensorische prikkeling en daarmee sensitisatie van het zenuwstelsel moet worden vermeden, door een bewuste controle op pijn, zowel tijdens het oefenen, als tijdens het uitvoeren van handelingen en taken.
Stress en arousal
Gebeurtenissen of omstandigheden die stress veroorzaken, worden stressoren genoemd. De reacties van iemand op stressoren zijn stressresponsen.169 Dit zijn zowel psychologische (zoals gedrag en emoties) als fysiologische stressresponsen (zoals hart- en ademfrequentie).169 Stress is een toestand die ontstaat wanneer iemand discrepantie ervaart, al dan niet reëel, tussen de eisen die een bepaalde situatie met zich meebrengt en de mogelijkheden van iemands biologische, psychologische of sociale systeem.169 In veel theorieën speelt stress een intermediërende rol in de relatie tussen psychosociale factoren en pijn of tussen fysieke factoren en pijn.38,170,171
Wanneer bijvoorbeeld de psychosociale eisen (complexe werktaken, sociale relaties) die aan iemand gesteld worden iemands copingvaardigheden overstijgen, kan stress ontstaan. Deze stress kan vervolgens spierspanning en pijn oproepen of via een afname van de selectiviteit van het centraal zenuwstelsel leiden tot een afname van de belastbaarheid. Waersted en Westgaard vonden dat met name de m. trapezius op stress reageert met een verhoging van de spierspanning. De reactie was dosisafhankelijk: hogere stressniveaus leidden tot hogere spierspanning.172 Deze toename van spieractiviteit ging samen met een toename van de pijn. Volgens Westgaard ondersteunt deze bevinding de gedachte dat pijn in de nek-schouderregio door stressvolle condities tot stand komt via aanhoudende motorische activiteit. Hij merkt hierbij op dat het nog steeds mogelijk is dat verhoging van de spierspanning en toename van de pijn parallel verlopende fysiologische processen zijn.161
Dit alles maakt duidelijk dat stress vrij snel kan optreden wanneer iemand werkt op de grens van zijn kunnen. Wanneer stressvolle situaties leiden tot een aanhoudend verhoogde spierspanning met pijn, kunnen ook gebeurtenissen die lijken op de oorspronkelijke stressvolle situatie een verhoogde spierspanning uitlokken (respondente of klassieke conditionering). Peper et al. leggen in dit verband de nadruk op het belang van onderkenning van fysiologische arousal en de daarmee gepaard gaande verhoogde spierspanning en verhoogde ademfrequentie tijdens het doen van beeldschermwerk. Uit hun onderzoek met oppervlakte-EMG blijkt dat de meeste mensen tijdens het werk en tijdens eventuele korte pauzes, niet terugkeren naar rustniveau (zie ook het ‘size-principle’-effect).92 Bovendien blijkt dat de meeste mensen zich pas bewust worden van een verhoogde spanning op het moment dat vermoeidheid en ongemak optreden. Het wel of niet (kunnen) ontspannen tijdens korte pauzes als het werk even stilligt, zou mede de kans op pijn bepalen.92
Stress leidt tot het vrijkomen van hormonen met als doel extra energiebronnen in het lichaam te mobiliseren. Het gehele zenuwstelsel blijft op deze wijze actief (in arousal), gericht op waarneming en op eventueel noodzakelijke actie. Perioden met rust, die bedoeld zijn voor weefselherstel, worden niet optimaal gebruikt. Bij langdurige stress neemt het gemiddelde niveau van belastbaarheid af en raakt het organisme uitgeput.141 Een dergelijke toestand, in combinatie met het optreden van risicofactoren voor (pijn)klachten aan de arm, de nek en/of de schouder (en de daarmee samenhangende fysiologische mechanismen), vergroot de kans op het ontstaan en in stand houden van de pijn. Ook factoren als twijfel, angst en onzekerheid met betrekking tot de pijn kunnen de herstelprocessen op deze manier negatief beïnvloeden.
Op basis van bovenstaande formuleerde de werkgroep de volgende aanbeveling:
(28) Stressoren (niveau 4)
De werkgroep is van mening dat het belangrijk is om in de therapie de volgende accenten te leggen in relatie tot de optredende stressoren:
- voorlichting over factoren die stress veroorzaken en de mogelijke rol van stress bij ontstaan en instandhouding van symptomen;
- ontspanningsoefeningen.

