Diagnostisch proces
B.1 Anamnese
Als iemand zich in de eerste lijn met de diagnose RA bij de fysiotherapeut of oefentherapeut meldt op basis van directe toegankelijkheid fysiotherapie (DTF) of directe toegankelijkheid oefentherapie (DTO), zal eerst een screening plaatsvinden om te bepalen of fysio- of oefentherapie geïndiceerd is. Hiertoe dient de therapeut de medische diagnose te verifiëren en zich een beeld te vormen van de klachten en symptomen en te bepalen of er gele en rode vlaggen aanwezig zijn.
Het doel van de anamnese is gezondheidsproblemen te inventariseren en zo aangrijpingspunten voor de behandeling te vinden. Deze inventarisatie vindt plaats aan de hand van de International Classification of Functioning, Disability and Health (ICF) Core Set voor RA, die voor mensen met RA de meest relevante aspecten van het gezondheidsprobleem omvat, geordend naar de domeinen ‘functies en anatomische eigenschappen’, ‘activiteiten’, ‘participatie’, ‘externe factoren’ en ‘persoonlijke factoren’. Deze ICF Core Set voor RA vormt de basis voor de anamnese bij patiënten met RA.
De anamnese levert informatie op over de aanwezigheid van contra-indicaties en gele en rode vlaggen, waarbij het aan de therapeut is om te besluiten of deze aanleiding zijn voor overleg met de (huis)arts. Verder worden risicofactoren voor het ontstaan van RA en prognostische factoren voor het beloop uitgevraagd. Ten slotte worden, indien van toepassing, meetinstrumenten gebruikt.
Overzicht van relevante anamnesevragen bij patiënten met RA
Tussen haakjes staan mogelijke contra-indicaties, gele en rode vlaggen, risicofactoren, prognostische factoren en meetinstrumenten.
Algemeen
- Wat is de hulpvraag? (Patiënt Specifieke Klachten; PSK)
- Wat zijn de verwachtingen ten aanzien van fysio- of oefentherapie?
- Wat zijn de verwachtingen van het beloop van de klachten?
Functies en anatomische eigenschappen
Is er sprake van:
- pijn in één of meerdere gewrichten? (‘Numeric Pain Rating Scale’ (NPRS)) Wat is de locatie van de pijn (welke gewrichten)? Is de pijn gerelateerd aan belasting? Hoe is het beloop van de pijn ’s ochtends, ’s middags, ’s avonds of ’s nachts?
- onverklaarbare, aanhoudende heftige pijn en/of ontstekingsverschijnselen in een of meer gewrichten? (Mogelijk rode vlag)
- ochtendstijfheid en/of startstijfheid? Zo ja, hoe lang?
- zwelling van een of meer gewrichten? Zo ja, welke gewrichten?
- een bewegingsbeperkingen en/of stijfheid van een of meer gewrichten? Zo ja, in welke gewrichten?
- vermoeidheid? (Numeric Rating Scale voor vermoeidheid; NRS vermoeidheid)
- verminderde spierkracht? Zo ja, waar en bij welke activiteiten?
- een verminderd uithoudingsvermogen?
- huidafwijkingen (ulcera) of nagelrieminfarcten, die mogelijk verband houden met RA?
- beperkingen bij kauwen of slikken?
- een droge mond en/of droge ogen, bijvoorbeeld als gevolg van het syndroom van Sjögren
- een hoge bloeddruk? (cardiovasculaire risicofactor)
- een hoog cholesterol? (cardiovasculaire risicofactor)
- nekpijn en/of pijn aan de achterkant van het hoofd, in combinatie met paresthesieën en/of dysesthesieën, motorische uitval, ‘opspringende’ benen, en/of een zandgevoel in de handen? (neurologisch symptomen die kunnen wijzen op een rode vlag)
- gevoelsstoornissen? (mogelijke rode vlaggen)
- beperkingen in de balans? (mogelijke rode vlaggen)
- slaapproblemen?
- plotselinge toename van klachten of een acute opvlamming RA? (mogelijke rode vlag)
- hevige pijn in de rug al dan niet na een val? (mogelijke rode vlag bij osteoporose en (langdurig) corticosteroïdgebruik)
- tekenen van infectie anders dan in gewrichten, die al dan niet gepaard gaan met koorts en/of algehele malaise? (mogelijke rode vlag bij gebruik van biologicals)
Activiteiten (PSK)
- Zijn er beperkingen bij de uitvoering van activiteiten van het dagelijks leven en/of functioneren, zoals:
- het veranderen van houding, (bijvoorbeeld omdraaien in bed, opstaan vanuit bed, gaan zitten);
- zelfverzorging, bijvoorbeeld aan- en uitkleden, douchen, haren kammen (optioneel meetinstrument voor arm en handfunctie; Quick-DASH);
- lopen (in huis of buiten), traplopen;
- het oprapen van voorwerpen van de grond;
- het schrijven of andere fijnmotorische activiteiten;
- eten en/of drinken;
- fietsen, autorijden of gebruikmaken van het openbaar vervoer;
- seksuele activiteiten.
- Voldoet de patiënt aan de ‘Beweegrichtlijnen van de Gezondheidsraad?
- Zo ja, met welke activiteiten en gedurende hoeveel minuten per week?
- Zo nee, wat is de belangrijkste belemmerende factor? Welke mate van lichamelijke activiteit wordt bereikt? Met welke activiteiten en gedurende hoeveel minuten per week? (optioneel meetinstrument: accelerometer/stappenteller of de MET-methode)
Participatie
- Wat is de gezinssituatie? (om een inschatting te kunnen maken van de dagelijkse belasting in relatie tot de belastbaarheid)
Zijn er belemmeringen, als gevolg van de klachten, in:
- relaties en/of sociale contacten?
- betaald en onbetaald werk? (optioneel meetinstrument: ‘Work Productivity and Activity Impairment questionnaire’ (WPAI))
- vrije tijd, bijvoorbeeld bij uitoefening van sport en hobby’s?
- de kwaliteit van leven (optioneel meetinstrument: ‘RA Quality of Life vragenlijst’ (RAQol))
Externe factoren
- Komt RA voor in de familie?
- Komen er hart- en vaatziekten voor in de familie?
- Hoe reageert de omgeving op de klachten, bijvoorbeeld de partner, familie, vrienden of collega’s?
- Hoe is de woonsituatie? Is er een trap in huis en hoe gaat traplopen?
- Wordt er medicatie gebruikt? Zo ja, welke? Wat is het effect van medicatie? Worden er bijwerkingen ervaren? Zo ja, welke?
- Heeft er al eerder fysio- of oefentherapeutische behandeling plaatsgevonden voor de RA? Zo ja, wat was het resultaat?
- Is er (behalve een reumatoloog) een medisch specialist of andere zorgverlener bij de patiënt betrokken ten behoeve van de RA of de hieraan gerelateerde comorbiditeit?
- Worden er aanpassingen, hulpmiddelen of voorzieningen voor dagelijkse activiteiten of het huishouden gebruikt? En op het werk of tijdens sport of vrijetijdsbesteding?
- Wordt er een loophulpmiddel gebruikt? Zo ja, wat is het effect?
- Wordt er een hulpmiddel gebruikt bij het uitvoeren van werkzaamheden (stasteun, sta-opstoel, rolkruk, kniesteun)? En zo ja, wat is het effect?
- Heeft er in het verleden een operatie plaatsgevonden, bijvoorbeeld een gewrichtsvervangende operatie of een peesoperatie? Zo ja, hoe lang geleden en hoe verliep het herstel?
Persoonlijke factoren
- Wat zijn de gedachten over bewegen?
- Hoe wordt er omgegaan met de klachten in het dagelijks leven? Onder andere maatregelen die de patiënt zelf heeft genomen om de klachten te beïnvloeden, zoals rust/bewegen, en hielpen deze?
Is er sprake van:
- comorbiditeit? Zo ja, welke? Heeft deze invloed op het bewegend functioneren en/of de inspanningstolerantie?
- overgewicht? (cardiovasculaire risicofactor)
- roken? Zo ja, hoeveel rookt de patiënt? (cardiovasculaire risicofactor)
- ervaren bevorderende of belemmerende factoren om te gaan bewegen? Zo ja, welke?
- behoefte aan informatie over RA en de behandeling?
- angst, bijvoorbeeld om te vallen?
Onderbouwing
Noot 5. Anamnese
Uitgangsvraag
Welke ICF-domeinen worden aanbevolen om in kaart te brengen tijdens het diagnostisch proces?
Deze vraag is beantwoord door de domeinen te beschrijven uit de ‘International Classification of Functioning, Disability and Health (ICF) Core Set for rheumatoid arthritis’, die relevant zijn voor de anamnese, uitgesplitst naar functies en anatomische eigenschappen, activiteiten, participatie, externe en persoonlijke factoren.[1]
De component ‘persoonlijke factoren’ is vastgesteld door leden van de werkgroep, omdat deze component binnen de ICF voor RA niet in domeinen werd uitgewerkt.
De ‘ICF Core Set for rheumatoid arthritis’ geeft het spectrum van beperkingen bij patiënten met RA weer en is gevalideerd vanuit het perspectief van de fysiotherapeut. Ze vormt de basis voor de anamnese bij patiënten met RA. Het doel van het diagnostisch proces is de ernst, de aard en de mate van beïnvloedbaarheid van het gezondheidsprobleem te inventariseren. De anamnese maakt hier deel van uit. Uitgangspunt is de hulpvraag die de patiënt zelf formuleert. De therapeut inventariseert de hulpvraag en de hiermee verband houdende gezondheidsproblemen aan de hand van de ‘ICF Core Set for rheumatoid arthritis’. Zie figuur 5.1.
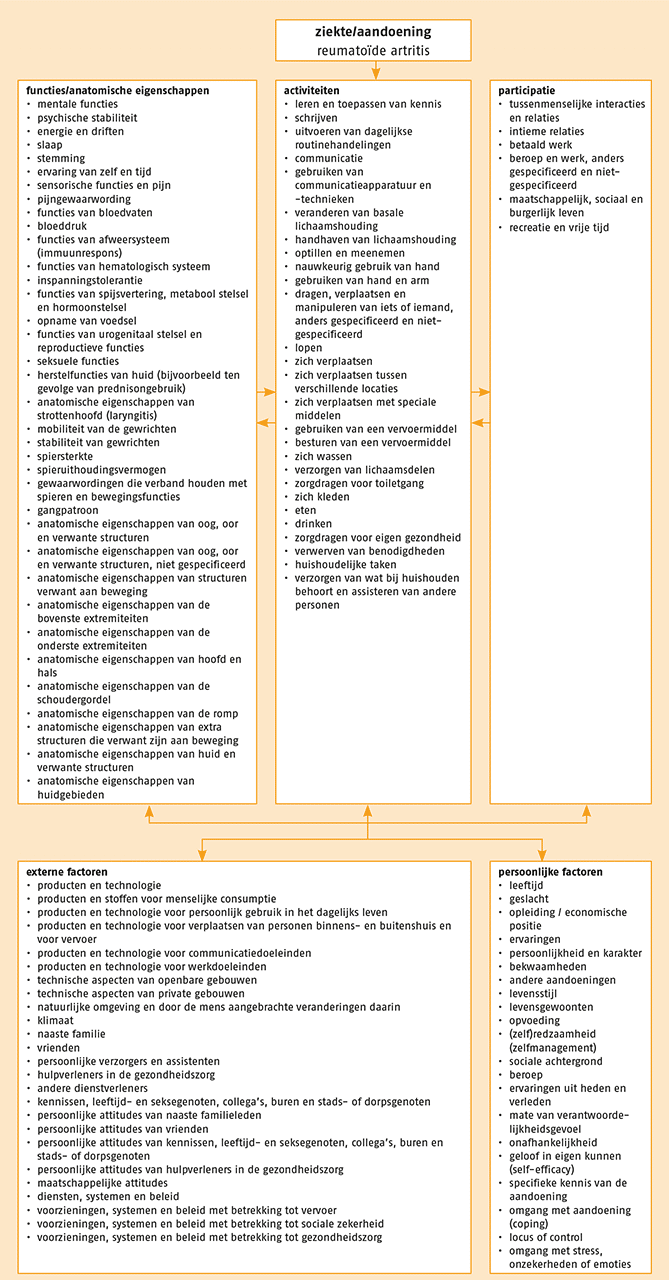
Ook inventariseert de therapeut eventuele contra-indicaties en rode of gele vlaggen. Bij de behandeling dient hiermee rekening gehouden te worden. De gele vlaggen kunnen aanleiding zijn om met de (huis)arts te overleggen voor het inschakelen van een andere zorgverlener (zie de vigerende richtlijnen van het KNGF en de VvOCM over dossiervoering respectievelijk verslaglegging).
Ook dienen de risicofactoren voor het ontstaan van RA en de prognostische factoren voor het beloop te worden uitgevraagd. Tijdens de anamnese kunnen ter ondersteuning meetinstrumenten gebruikt worden.
1. Kirchberger I, Glaessel A, Stucki G, Cieza A. Validation of the comprehensive international classification of functioning, disability and health core set for rheumatoid arthritis: the perspective of physical therapists. Phys Ther. 2007 Apr;87(4):368-84.
B.2 Lichamelijk onderzoek
Het lichamelijk onderzoek van de patiënt met RA bestaat uit het beoordelen van (de kwaliteit van) het bewegen in relatie tot de beperkingen in activiteiten. Dit onderzoek wordt, net als bij de anamnese, gedaan aan de hand van de ICF Core Set for rheumatoid arthritis’. Het lichamelijk onderzoek levert informatie op over de aanwezigheid van risicofactoren voor een ongunstig beloop, contra-indicaties voor oefentherapie en gele en rode vlaggen, op basis waarvan de behandelbare grootheden kunnen worden vastgesteld. Een overzicht van relevante aandachtspunten voor het lichamelijk onderzoek bij patiënten met RA is hierna opgenomen.
Aandachtspunten bij het lichamelijk onderzoek bij mensen met RA
Functies en anatomische eigenschappen
Inspectie
- Waar wordt de pijn aangegeven (welke gewrichten)? Bij welke beweging(en) is er pijn in de desbetreffende gewrichten?
- Is er sprake van zwelling van de desbetreffende gewrichten? Zo ja, welke gewricht(en) en in welke mate (licht, matig of fors). Is de zwelling diffuus of lokaal?
- Is er sprake van standsveranderingen of deformiteiten van de gewricht(en), met name van de handen, polsen, voeten?
Palpatie
- Is er sprake van zwelling van gewrichten of omliggende structuren (bijvoorbeeld peesscheden, bursae)?
- Is er sprake van temperatuurverhoging van gewricht(en)?
- Is palpatie pijnlijk?
Functieonderzoek
Actief bewegingsonderzoek:
- bepalen van de range of motion van alle gewrichten van de bovenste en de onderste extremiteiten en van de CWK in alle richtingen;
- beoordelen van de gecombineerde schouder- en elleboogfunctie door enkele gecombineerde bewegingen uit te laten voeren (bijvoorbeeld de haarkambeweging).
Passief bewegingsonderzoek:
- van de gewichten met een bewegingsbeperking die is vastgesteld tijdens het actief bewegingsonderzoek.
Beoordelen van:
- de spierkracht en het spieruithoudingsvermogen van de bovenste en onderste extremiteiten;
- de actieve en passieve stabiliteit, spierlengte en de proprioceptie;
- de statische en dynamische balans;
- de sensibiliteit van met name de bovenste extremiteiten (mogelijke rode vlag);
- de handfunctie (bewegingsonderzoek, maar ook coördinatie, grijpfunctie en het functioneren van de buig- en strekpezen in de hand (waaronder peesglijden);
- het fysiek functioneren (de Zes Minuten Wandeltest (6MINWT)) is een ondersteunende functietest om het fysiek functioneren in te schatten en om te gebruiken als nulmeting voor de behandeling);
- de aerobe capaciteit (bijvoorbeeld met behulp van de BORG-schaal (6-20) of de hartfrequentie).
Activiteiten
Inspectie
Beoordelen van:
- het looppatroon; zoals afwikkelen van de voeten, enkelfunctie, kniefunctie (is er bijvoorbeeld een flexiecontractuur?) en heupfunctie (is er bijvoorbeeld een Trendelenburg?), romprotatie en armfunctie.
- de kwaliteit van bewegen bij functionele activiteiten, zoals bij staan, opstaan en gaan zitten, bukken, transfers, aan en uitkleden, traplopen, reiken en grijpen, iets oprapen van de grond en schrijven;
- specifieke activiteiten die beperkt zijn tijdens werk, sport of andere vrijetijdsbesteding;
- het gebruik van hulpmiddelen;
- de uitvoering van andere specifieke activiteiten waarbij klachten worden aangegeven.
Onderbouwing
Noot 6 Lichamelijk onderzoek
Uitgangsvraag
Wat is het advies ten aanzien van welke ICF-domeinen in kaart worden gebracht tijdens het diagnostisch proces?
Deze vraag is beantwoord door de domeinen te beschrijven uit de ‘International Classification of Functioning, Disability and Health (ICF) Core Set for rheumatoid arthritis’, die relevant zijn voor het lichamelijk onderzoek, uitgesplitst naar functies en anatomische eigenschappen, activiteiten, participatie, externe en persoonlijke factoren.[1]
De anamnese heeft geleid tot het formuleren van hypothesen die beschrijven welke mogelijke oorzaken aanwezig zijn voor de bestaande ziekteverschijnselen en klachten van de patiënt. Tijdens het lichamelijk onderzoek worden de hypothesen getoetst, met als doel een duidelijker beeld te vormen van de ernst van de ziekteverschijnselen en klachten van de patiënt. Om de ernst van de ziekteverschijnselen te bepalen, worden de gewrichten beoordeeld op zwelling, pijn bij palpatie, pijn bij beweging, verminderde bewegingsuitslag, deformatie en instabiliteit. Deze verschijnselen zijn kenmerkend voor RA en treden op in verschillende stadia van de ziekte en kunnen van invloed zijn op het functioneren van de RA-patiënt.[2-4]
Het is van belang niet alleen de gewrichten en periarticulaire structuren te beoordelen waar de patiënt klachten aangeeft, maar alle gewrichten, aangezien ontstekingsactiviteit ook kan voorkomen waar de patiënt geen klachten aangeeft. Handen en voeten zijn vaak bij het ziekteproces betrokken.[5-8] Het ziekteproces omvat echter niet alleen de perifere gewrichten; dit betekent dat bijvoorbeeld ook de cervicale wervelkolom en de kaakgewrichten onderzocht dienen te worden.[3,4]
Het lichamelijk onderzoek kan uitgebreid worden met een beoordeling van het cardiorespiratoire inspanningsvermogen, de spierkracht en neurologische symptomen, zoals sensibiliteitsstoornissen met eventuele motorische uitval (voor het aantonen c.q. uitsluiten van algemene en specifieke aan RA gerelateerde rode vlaggen).[3,4]
Beperkingen in dagelijkse activiteiten en participatieproblemen kunnen, ten gevolge van de fluctuaties in de stoornissen in functies en anatomische eigenschappen, tijdens het beloop van de ziekte sterk aan verandering onderhevig zijn. Het is daarom van belang om de beperkingen in dagelijkse activiteiten tijdens de diagnostiek centraal te stellen en ook daarna veelvuldig te blijven controleren. De fluctuaties in fysieke belastbaarheid hebben immers invloed op de dosering en de intensiteit van de oefentherapie.[2]
1. Kirchberger I, Glaessel A, Stucki G, Cieza A. Validation of the comprehensive international classification of functioning, disability and health core set for rheumatoid arthritis: the perspective of physical therapists. Phys Ther. 2007 Apr;87(4):368-84.
2. Munneke M, Verhoef J. Paramedische zorg bij reumatische aandoeningen. Houten: Bohn Stafleu van Loghum, Springer Media BV; 2003.
3. Bijlsma JWJ, van Laar JM. Leerboek reumatologie en klinische immunologie. Houten: Bohn Stafleu van Loghum; 2013.
4. Firestein GS, Budd RC, Gabriel SE, McInnes LB, O’Dell JR. Textbook of rheumatology. Deel II 10e druk. Philadelphia (VS): Elsevier; 2017. p 1167-86.
5. van der Leeden M, Steultjens M, Dekker JH, Prins AP, Dekker J. The relationship of disease duration to foot function, pain and disability in rheumatoid arthritis patients with foot complaints. Clin Exp Rheum. 2007;25(2):275-80,
6. van der Leeden M, Steultjens MP, Ursum J, Dahmen R, Roorda LD, Schaardenburg DV, et al. Prevalence and course of forefoot impairments and walking disability in the first eight years of rheumatoid arthritis. Arthritis Rheum. 2008;59(11):1596-602.
7. Rowbotham EL, Freeston JE, Emery P, Grainger AJ. The prevalence of tenosynovitis of the interosseous tendons of the hand in patients with rheumatoid arthritis. Eur Radiol. 2016 Feb;26(2):444-50,
8. Navarro-Compán V, Landewé R, Provan SA, Ødegård S, Uhlig T, Kvien TK, et al. Relationship between types of radiographic damage and disability in patients with rheumatoid arthritis in the EURIDISS cohort: a longitudinal study. Rheumatology (Oxford). 2015 Jan;54(1):83-90.
B.3 Meetinstrumenten
De meetinstrumenten die van toepassing kunnen zijn bij patiënten met RA zijn op systematische wijze gekoppeld aan de gezondheidsdomeinen van de ICF.
Aanbevolen meetinstrumenten
In de volgende figuur staat een overzicht van de aanbevolen meetinstrumenten. Deze instrumenten kunnen worden toegepast tijdens de diagnostische fase en bij de evaluatie van de behandeling bij patiënten met RA wanneer daar in de praktijk aanleiding toe is. Pas bij voorkeur de combinatie van een zelfgerapporteerde vragenlijst en een performance based-test toe (bijvoorbeeld de ‘Nederlandse Consensus Health Assessment Questionnaire’ en de Zes Minuten Wandeltest). Al deze meetinstrumenten zijn beschikbaar via www.meetinstrumentenzorg.nl.
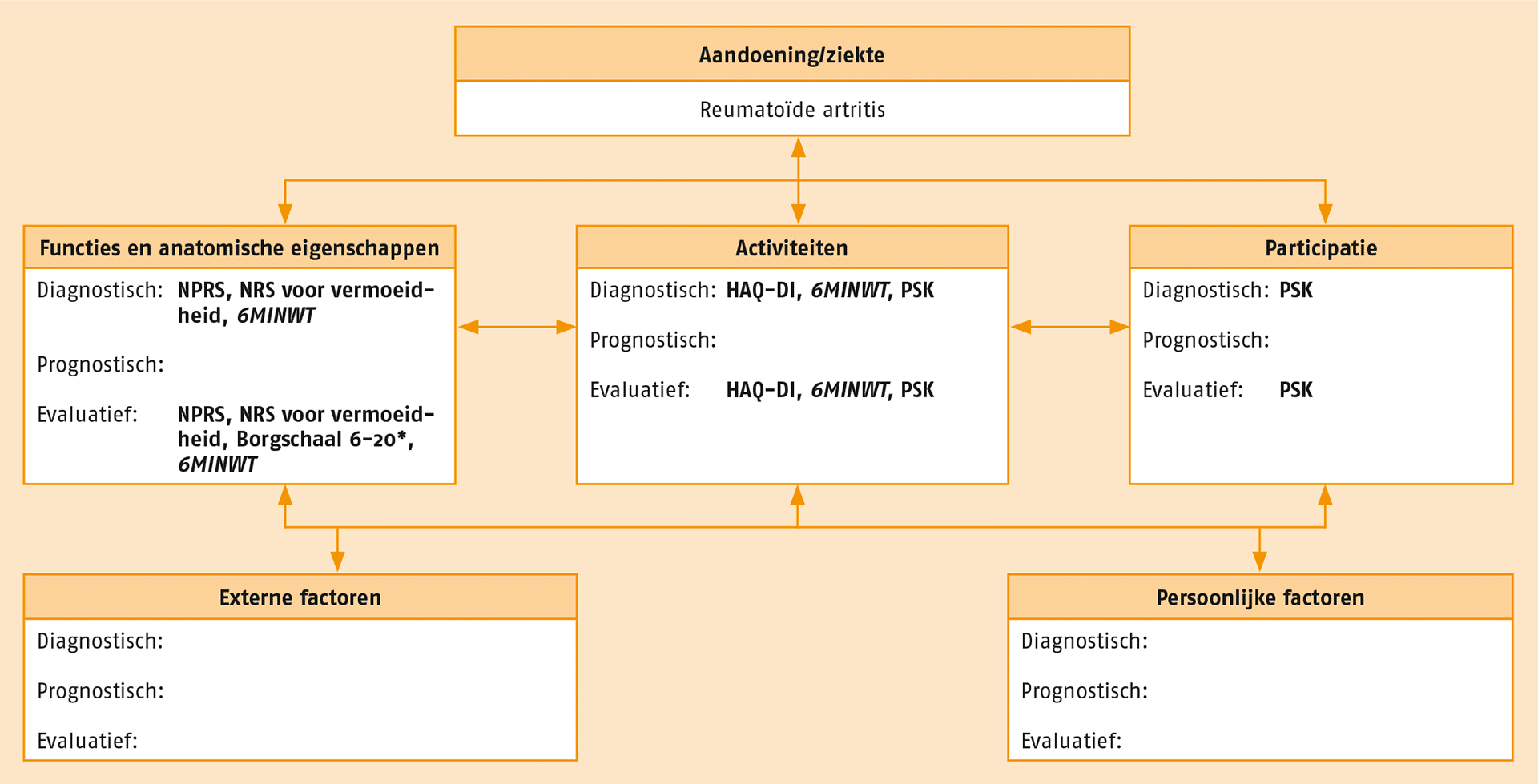
Toelichting 6MINWT (opent in nieuw tabblad) = 6 Minuten Wandeltest; HAQ-DI (opent in nieuw tabblad) = Nederlandse Consensus Health Assessment Questionnaire Disability Index; NPRS (opent in nieuw tabblad) = Numeric Pain Rating Scale; NRS (opent in nieuw tabblad) vermoeidheid = Numeric Rating Scale voor vermoeidheid; PSK (opent in nieuw tabblad) = Patiënt Specifieke Klachten.
Cursief = performancetest/functietest; niet cursief = vragenlijst/observatielijst. NB Voor het in kaart brengen van externe en persoonlijke factoren zijn geen voldoende betrouwbare en valide meetinstrumenten beschikbaar als aanbevolen meetinstrument.
* Te gebruiken als hulpmiddel bij het oefenprogramma om een inschatting te maken van de juiste intensiteit.
Optionele meetinstrumenten
In de volgende figuur staan de optionele meetinstrumenten. Deze instrumenten kunnen worden toegepast tijdens de diagnostische fase en bij de evaluatie van de behandeling bij patiënten met RA wanneer daar in de praktijk aanleiding toe is. Al deze meetinstrumenten zijn beschikbaar via www.meetinstrumentenzorg.nl.
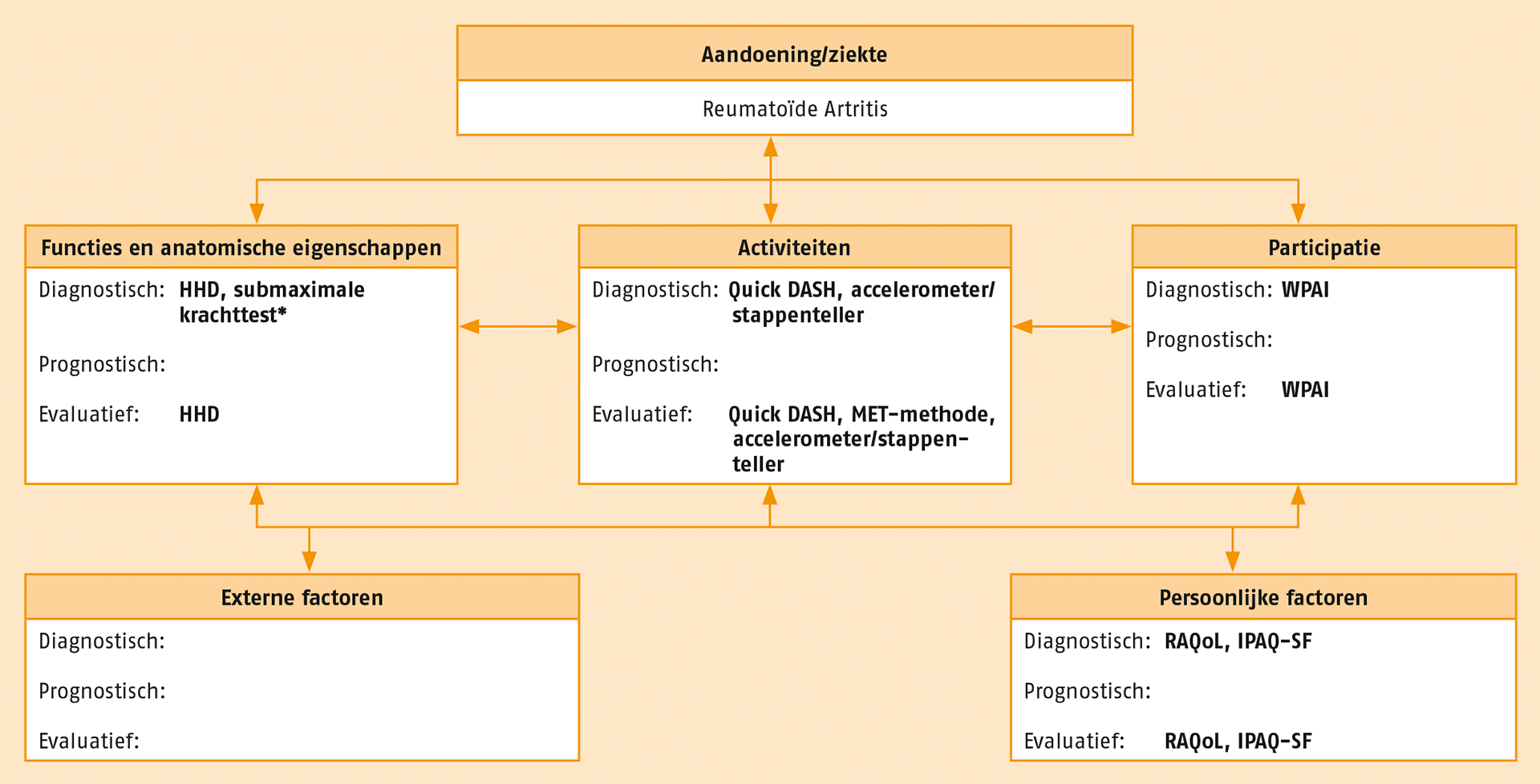
Toelichting HHD = Hand Held Dynamometer; IPAQ-SF = International Physical Activity Questionnaire – Short Form; MET = Metabolic Equivalent of Tasks; Quick DASH = verkorte versie van de Quick Disabilities of the Arm, Shoulder and Hand questionnaire; RAQol = RA Quality of Life vragenlijst; WPAI = Work Productivity and Activity Impairment questionnaire. Cursief = performancetest/functietest; niet cursief = vragenlijst/observatielijst.
NB Voor het in kaart brengen van externe en persoonlijke factoren zijn geen voldoende betrouwbare en valide meetinstrumenten beschikbaar als aanbevolen meetinstrument.
* Conform het Holten-diagram: te gebruiken om de juiste intensiteit van een oefening te bepalen.
Onderbouwing
Noot 7 Meetinstrumenten
Uitgangsvraag
Welke meetinstrumenten worden aanbevolen tijdens de diagnostische fase en de evaluatie van patiënten
met RA?
Deze vraag is beantwoord door de aanbevolen en optionele meetinstrumenten te beschrijven die tijdens het diagnostisch proces ingezet kunnen worden. Hierbij is het ‘Raamwerk voor evidence based products’ gebruikt.[1]
Aanbevolen meetinstrumenten ter ondersteuning van het diagnostisch proces en ter evaluatie van de behandeling
bij patiënten met RA zijn:
- een ‘Numeric Rating Scale’ (NRS) voor vermoeidheid;[2]
- een ‘Numeric Pain Rating Scale’ (NPRS);[2]
- de ‘Borg Rating of Perceived Exertion Schaal’ (Borg RPE-schaal 6-20);[3,4]
- de ‘Nederlandse Consensus Health Assessment Questionnaire Disability Index’ (HAQ-DI);[5,6]
- de Patiënt Specifieke Klachten (PSK); [7]
- de Zes Minuten Wandeltest (6MINWT).[8-10]
Bij het in kaart brengen van de verschillende aspecten van fysiek functioneren wordt de voorkeur gegeven aan een gecombineerde toepassing van een zelfgerapporteerde vragenlijst en een performance based-test.
Optionele meetinstrumenten kunnen op basis van klinisch redeneren gekozen worden ter ondersteuning van het diagnostisch proces en ter evaluatie.
Optionele meetinstrumenten betreffen:
Functies en anatomische eigenschappen
- De ‘Hand Held Dynamometer’ (HHD). Dit meetinstrument kan ingezet worden om de knijpkracht te meten als maat voor de algemene spierkracht.[11]
- Een submaximale krachttest. Deze test dient gebruikt te worden om de trainingsintensiteit te bepalen als er bij de spierkrachtmeting een krachtapparaat gebruikt wordt.[12-14] Denk bijvoorbeeld aan een submaximale 1RM-test, waarbij 1RM geschat kan worden met behulp van het Holten-diagram.[25]
Activiteiten
- De ‘Quick DASH’ kan ingezet worden om de mate van beperkingen in de gehele bovenste extremiteit vast te leggen indien er sprake is van klachten aan de schouder en/of arm en/of hand.[15,16]
- De accelerometer of stappenteller kan ingezet worden om de fysieke activiteit gedurende de dag of week te evalueren. De accelerometer is geschikt om het bevorderen van een actieve leefstijl te ondersteunen, bijvoorbeeld om te voldoen aan de beweegrichtlijnen.[17]
- De MET-methode geeft de metabole belasting van diverse motorische activiteiten en kan ingezet worden om een inschatting te maken van het inspanningsvermogen van de patiënt.[18]
Participatie
- De ‘Work Productivity and Activity Impairment questionnaire’ (WPAI). Deze vragenlijst kan ingezet worden indien men wil weten in hoeverre de gezondheidsproblemen als gevolg van RA specifieke aspecten van de arbeidsprestaties belemmeren.[19]
Persoonlijke factoren
- De ‘Rheumatoid Arthritis Quality of Life’ (RAQoL). Deze vragenlijst kan gebruikt worden om een indruk te krijgen van de kwaliteit van leven en in hoeverre kwaliteit van leven door de behandeling beïnvloed wordt. De RAQoL is geschikt bij het doel ‘verbetering van de kwaliteit van leven’.[20]
- De ‘International Physical Activity Questionnaire – Short Form’ (IPAQ-SF) is de verkorte versie van de IPAQ. De IPAQ-SF kan gebruikt worden om een inschatting te maken het activiteitenniveau.[21,22]
- Naleven van de beweegrichtlijnen. Er kan geëvalueerd worden of iemand voldoet aan de ‘Beweegrichtlijnen van de Gezondheidsraad’.[23]
In de volgende tabel is per meetinstrument de interpretatie van de uitkomst en het klinisch-relevante verschil weergegeven als maat voor het monitoren van de voortgang van de behandeling. Het klinisch-relevante verschil is gebaseerd op de ‘minimal clinical important difference’ (MCID) voor patiënten met RA. Indien de MCID bij RA niet bekend is, wordt de MCID voor een andere patiëntenpopulatie gegeven, of is – op basis van de literatuur – het MCID 30%.[24]
Geselecteerde meetinstrumenten met bijbehorende interpretatie en klinisch-relevante verschillen. Alle meetinstrumenten zijn beschikbaar via www.meetinstrumentenzorg.nl.
| Functies en anatomische eigenschappen | |
|---|---|
| Numeric Rating Scale (NRS) voor vermoeidheid | – Een hogere score komt overeen met een hogere mate van vermoeidheid. – Klinisch-relevant verschil: 2 punten op een schaal van 0-10. |
| Numeric Pain Rating Scale (NPRS) | – Een hogere score komt overeen met een hogere mate van vermoeidheid. – Klinisch-relevant verschil: 2 punten op een schaal van 0-10.[8] |
| Hand Held Dynamometer | – Een hogere score komt overeen met meer kracht. – Klinisch-relevant verschil op basis van andere patiëntenpopulaties: 19,5%. – Klinisch-relevant verschil: niet bekend bij RA, maar zie tabel 7.2 voor normwaarden op basis van andere patiëntenpopulaties. |
| Submaximale krachttest | – Interpretatie en klinisch-relevant verschil zijn niet van toepassing, omdat dit een meetinstrument is om de trainingsintensiteit mee te bepalen en te monitoren. |
| Borg RPE-schaal | – Gemeten op een schaal van 6-20 punten. – Interpretatie en klinisch-relevant verschil zijn niet van toepassing, omdat dit een meetinstrument is om de trainingsintensiteit mee te bepalen en te monitoren. |
| Activiteiten en participatie | |
|---|---|
| Nederlandse Consensus ‘Health Assessment Questionnaire Disability Index’ (HAQ-DI) | – Een hogere score komt overeen met meer beperkingen. – Klinisch-relevant verschil: 0,20-0,22 units op schaal van 0-3. |
| Zes Minuten Wandeltest (6MINWT) | – Hoe meer meters er zijn afgelegd, hoe beter het functioneren. – Klinisch-relevant verschil op basis van andere aandoeningen: 25-50 meter. – Berekening normwaarden: afstand = 218 + (5,14 × lengte [cm] – 5,32 × leeftijd) – (1,80 × gewicht) + 51,31 × geslacht [1 = man, 0 = vrouw]. – Randvoorwaarden voor het toepassen van deze formule: de lengte van het parcours is 50 m. |
| Patiënt Specifieke Klachten (PSK) | – Een hogere score komt overeen met meer moeite bij het uitvoeren van de activiteit. – Klinisch-relevant verschil: 2 punten op een schaal van 0-10. |
| ‘Quick Disabilities of the Arm, Shoulder and Hand’ (Quick-DASH) | – Klinisch-relevant verschil op basis van de literatuur: 30% voor de individuele patiënt. |
| De accelerometer/stappenteller | – Interpretatie en klinisch-relevant verschil zijn niet van toepassing, omdat dit een meetinstrument is voor het bepalen van de fysieke activiteit gedurende de dag |
| MET-methode | – Interpretatie en klinisch-relevant verschil zijn niet van toepassing, omdat dit een meetinstrument is voor het inschatten van de intensiteit van motorische activiteiten. |
| ‘Work Productivity and Activity Impairment questionnaire’ (WPAI) | – Bij patiënten met RA gaat het niet om de totaalscore, maar om een inventarisatie van het aantal uren werkverzuim vanwege klachten en de invloed van de klachten op werk en dagelijkse activiteiten op een NRSschaal, arbij een hogere score een grotere invloed van klachten aangeeft. |
| Persoonlijke factoren | |
|---|---|
| ‘Rheumatoid Arthritis Quality of Life’ (RAQoL) | – Gemeten op een schaal van 0-30. Een hogere score komt overeen met een lagere kwaliteit van leven. – Klinisch-relevant verschil op basis van de literatuur: 30% voor de individuele patiënt. |
| ‘International Physical Activity Questionnaire’ Short Form (IPAQ-SF) | – Het gaat bij patiënten met RA niet om een totaalscore, maar om een inventarisatie van het aantal uren dat men per dag matig of zwaar lichamelijk actief is en zittend doorbrengt. |
| Beweegrichtlijnen van de Gezondheidsraad | – Minimaal 5x per week 30 minuten matig-intensief bewegen. – 2-3x per week spier- en botversterkende activiteiten. |
| Leeftijd (jaren) | Vrouw (kg) | Man (kg) |
|---|---|---|
| 15 | 28 | 42 |
| 20 | 29 | 43 |
| 25 | 30 | 44 |
| 30 | 30 | 45 |
| 35 | 30 | 45 |
| 40 | 30 | 45 |
| 45 | 30 | 45 |
| 50 | 29 | 45 |
| 55 | 28 | 44 |
| 60 | 27 | 43 |
| 65 | 25 | 41 |
| 70 | 23 | 39 |
| 75 | 20 | 37 |
| 80 | 18 | 35 |
| 85 | 15 | 32 |
| 90 | 11 | 29 |
| 95 | 8 | 26 |
Zoekstrategie
Voor alle relevante uitkomstmaten binnen het diagnostisch proces bij de behandeling van patiënten met RA zijn meetinstrumenten gezocht op de website http://www.meetinstrumentenzorg.nl/.
Nadat de relevante meetinstrumenten waren geselecteerd, is beoordeeld welke onderdelen van de ICF met die meetinstrumenten in kaart gebracht worden. Op basis van de relevantie is vervolgens een tweedeling gemaakt in aanbevolen meetinstrumenten en optionele meetinstrumenten. Alle meetinstrumenten die in deze richtlijn zijn opgenomen, voldoen aan de criteria zoals beschreven in het ‘Raamwerk Klinimetrie voor evidence based products’ van het KNGF.[1]
1. Swinkels RAHM, Meerhoff GA, Beekman E, Beurskens AJHM. Raamwerk Klinimetrie voor evidence based products. Amersfoort: KNGF; 2016.
2. Salaffi F, Stancati A, Silvestri CA, Ciapetti A, Grassi W. Minimal clinically important changes in chronic musculoskeletal pain intensity measured on a numerical rating scale. Eur J Pain. 2004;8(4):283-91.
3. Jongert T, Benedictus J, Dijkgraaf J, Koers H, Oudhof J. Het gebruik van de Borgschaal bij bewegingsactiviteiten voor hartpatiënten. Maarssen: Elsevier gezondheidszorg; 2004.
4. Borg GA. Psychophysical bases of perceived exertion Med Sci Sports Exerc. 1982;14(5):377-81,
5. Bijlsma J, Oude Heuvel CHB, Zaalberg A. Development and validation of the Dutch questionnaire capacities of daily life (VDF) for patients with rheumatoid arthritis. J Rehab Sci. 1990; 3(3):71-4.
6. Oude Voshaar MA, ten Klooster PM, Taal E, van de Laar MA. Measurement properties of physical function scales validated for use in patients with rheumatoid arthritis: a systematic review of the literature. Health Qual Life Outcomes. 2011 Nov 7;9:99.
7. Beurskens AJHM. A patient-specific approach for measuring functional status in low back pain. Low back pain and traction. Thesis. Maastricht: Rijksuniversiteit Limburg; 1996.
8. Kosak M, Smith T. Comparison of the 2-, 6-, and 12-minute walk tests in patients with stroke. J Rehabil Res Develop. 2005 Jan-Feb;42(1):103-7.
9. Steffen TM, Hacker TA, Mollinger L. Age- and gender-related test performance in community-dwelling elderly people: Six-Minute Walk Test, Berg Balance Scale, Timed Up & Go Test, and gait speeds. Phys Ther. 2002;82(2):128-37.
10. Jones CJ, Rikli RE. Measuring functional fitness of older adults. J Act Aging. 2002;March-April:24-30,
11. Kim JK, Park MG, Shin SJ. What is the minimum clinically important difference in grip strength? Clin Orthop Relat Res. 2014 Aug;472(8):2536-41,
12. Morree JJ, Jongert MWA, van der Poel G. Inspanningsfysiologie, oefentherapie en training. Houten: Bohn Stafleu van Loghum; 2006.
13. McCurdy K, Langford G, Jenkerson D, Doscher M. The validity and reliability of the 1RM bench press using chainloaded resistance. J Strength Cond Res. 2008;22(3):678-83.
14. Verdijk LB, van Loon L, Meijer K, Savelberg HH. One-repetition maximum strength test represents a valid means to assess leg strength in vivo in humans. J Sports Sci. 2009;27(1):59-68.
15. Beaton DE, Wright JG, Katz JN, Upper extremity collaborative group. Development of the QuickDASH: comparison of three item-reduction approaches. J Bone Joint Sur (Am). 2005 May;87(5):1038-46.
16. Kennedy CA, Beaton DE, Smith P, van Eerd D, Tang K, Inrig T, et al. Measurement properties of the QuickDASH (Disabilities of the Arm, Shoulder and Hand) outcome measure and cross-cultural adaptations of the QuickDASH: a systematic review. Qual Life Res. 2013 Nov;22(9):2509-47.
17. Ainsworth BE, Haskell WL, Herrmann SD, et al. The compendium of physical activities tracking guide. Tempe: Arizona State University; 2011. Beschikbaar via http://prevention.sph.sc.edu/tools/docs/documents_compendium.pdf
18. Achttien RJ, Staal JB, Merry AHH, van der Voort SSEM, Klaver RJ, Schoonewille S, et al. KNGF-richtlijn Hartrevalidatie: bijlage II. Amersfoort: Koninklijk Nederlands Genootschap voor Fysiotherapie; 2005.
19. Zhang W, Bansback N, Boonen A, Young A, Singh A, Anis A. Validity of the work productivity and activity impairment questionnaire – general health version in patients with rheumatoid arthritis. Arthritis Res Ther. 2010;12(5):R177.
20. Lee J, Kim SH, Moon SH, Lee EH. Measurement properties of rheumatoid arthritis-specific quality-of-life questionnaires: systematic review of the literature. Qual Life Res. 2014. Dec;23(10)2779-91,
21. van Poppel MN. International Physical Activity Questionnaire. Amsterdam: EMGO-instituut.
22. Forsén L, Loland NW, Vuillemin A, Chinapaw MJ, van Poppel MN, Mokkink LB, et al. Self-administered physical activity questionnaires for the elderly: a systematic review of measurement properties. Sports Med. 2010 Jul 1;40(7):601-23.
23. Beweegrichtlijnen 2017. Samenvatting. Den Haag: Gezondheidsraad; 2017. Beschikbaar via https://www.gezondheidsraad.nl/sites/default/files/grpublication/samenvatting_beweegrichtlijnen_2017_1.pdf.
24. Ostelo RWJG, Deyo RA, Stratford P, Waddell G, Croft P, von Korff M, et al. Interpreting change scores for pain and functional status in low back pain towards international consensus regarding minimal important change. Spine; 2008 Jan 1;33(1):90-4.
25. Jacobsen F, Holten O, Faugli H, Leirvik R. Medical exercise therapy. Man Ther Norway. 1992;7:19-22.
B.4 Indicatiestelling
Uitgangsvragen
- Wanneer is fysio- of oefentherapie geïndiceerd bij mensen met RA en op basis van welke criteria en/of rode vlaggen is het aanbevolen om mensen met RA terug te verwijzen naar de huisarts of behandelend specialist? (Zie toelichting Noot 8).
- Op basis van welke criteria kan de fysio- of oefentherapeut beoordelen of een patiënt met RA indicatie 3 heeft en daarmee in aanmerking komt voor langdurige gepersonaliseerde gesuperviseerde actieve oefentherapie (gegeven door de fysio- of oefentherapeut)? (Zie toelichting indicatie 3).
Aanbevelingen
Er is een indicatie voor fysio- of oefentherapie:
- wanneer er een hulpvraag bestaat die gerelateerd is aan beperkingen in dagelijkse activiteiten en/of maatschappelijke participatie van de patiënt op basis van het bewegend functioneren;
en/of
- wanneer de patiënt niet in staat is om zelfstandig een adequaat niveau van fysiek functioneren te bereiken of te handhaven. Een adequaat niveau van fysiek functioneren wordt bepaald door de hulpvraag, voldoet aan de ‘Beweegrichtlijnen van de Gezondheidsraad’ (zie module A.6 (opent in nieuw tabblad)) en gaat uit van een effectieve copingstrategie.
Afhankelijk van de gezondheidstoestand van de patiënt en de mate waarin patiënten in staat zijn tot zelfmanagement, zijn er drie indicaties te onderscheiden.
Indicatie 1
Er is een in indicatie voor voorlichting, advies en instructies voor voornamelijk zelfstandig uit te voeren oefeningen, bij patiënten met:
- een behoefte aan voorlichting, advies, instructie en praktische handvatten bij het oefenen en (weer) bewegen, en/of
- een behoefte aan meer inzicht in de ziekte, de klachten en het beloop van RA en de gevolgen voor het fysiek functioneren en maatschappelijke participatie, en/of
- een behoefte aan informatie over de fysio- of oefentherapeutische behandelmogelijkheden en de eigen rol daarin, en/of
- een behoefte aan informatie over de mogelijke gezondheidseffecten van passende oefeningen en een actieve leefstijl en de eigen rol daarin, en/of
- een behoefte aan informatie over de praktische mogelijkheden om zelfstandig of met behulp van anderen (bijv. mantelzorgers, zorgverleners anders dan fysiotherapeut of oefentherapeut, sport/fitness-instructeurs) deel te nemen aan het reguliere of aangepaste sport- en beweegaanbod om voldoende lichamelijke activiteit te verkrijgen en te behouden, en/of
- een hulpvraag die te maken heeft met aspecten als: beperkingen bij zelfmanagement gerelateerd aan fysieke activiteit of de beschikbaarheid van beweegmogelijkheden en sociale steun.
Indicatie 2
Er is een indicatie voor voorlichting, advies, instructie en oefentherapie met kortdurende begeleiding bij patiënten met:
- een hulpvraag op het gebied van de aan RA gerelateerde klachten en daarmee samenhangende stoornissen en beperkingen in dagelijkse activiteiten en/of maatschappelijke participatie, die niet met kortdurende voorlichting, advies en instructie alleen is op te lossen, en/of
- een behoefte aan kortdurende begeleiding bij het zelfstandig uitvoeren van een oefenprogramma en het verkrijgen en behouden van voldoende lichamelijke activiteit.
Indicatie 3
Pas de volgende criteria toe om patiënten in te delen in indicatie 3.
Patiënten:
- zijn gediagnosticeerd met RA door een reumatoloog, verpleegkundig specialist of physician assistant* en;
- hebben ernstige functionele beperkingen in dagelijkse activiteiten veroorzaakt door RA, zoals beperkte loopafstand, problemen met het maken van transfers (zoals het opstaan uit een stoel) en/of beperkingen in zelfzorg (zoals aankleden en wassen) ondanks medische behandeling en;
- hebben ernstige functionele beperkingen (zie b) die niet kunnen of konden worden opgeheven of verbeterd door een korte, intermitterende oefentherapie-interventie en;
- bij wie de beperkingen in dagelijkse activiteiten gerelateerd zijn aan pijn, stijfheid, afname van spierfunctie, beperkte cardiopulmonale conditie en/of beperkte motorische controle (valgevaar), veroorzaakt door hoge ziekteactiviteit ondanks medische behandeling en/of ernstige gewrichtsschade en/of ernstige comorbiditeit. Om dit criterium te kunnen vaststellen is het van belang te beschikken over relevante verwijsgegevens, namelijk:
- de mate van ziektelast
- de mate van gewrichtsschade, en/of deformaties en/of ernstige comorbiditeit
Zie voor een toelichting noot 2 van de module A.4. ‘Medische behandeling en ziektebeloop (opent in nieuw tabblad)’ .
*De reumatoloog is eindverantwoordelijk maar kan er voor kiezen om bepaalde taken over te dragen aan de verpleegkundig specialist of physician assistant.
Overweeg voor het vaststellen van ernstige functionele beperkingen gebruik te maken van de aanbevolen of optionele meetinstrumenten uit module B.3 ‘Meetinstrumenten (opent in nieuw tabblad)’.
Noot 8 Indicatiestelling en contra-indicaties bij oefentherapie, en gele en rode vlaggen
Deze vraag is beantwoord door de indicaties voor fysiotherapie en oefentherapie bij patiënten met RA te beschrijven en door te omschrijven welke rode vlaggen en contra-indicaties gelden voor de behandeling. Hierbij is (wetenschappelijke) literatuur gebruikt.
Indicatiestelling
De fysiotherapeutische of oefentherapeutische behandeling en met name oefentherapie wordt aanbevolen in diverse (inter)nationale richtlijnen en standaarden voor de behandeling van mensen met RA.[1-7] Geen van de richtlijnen is specifiek over de indicaties en contra-indicaties voor fysio- en oefentherapie bij deze aandoening. De praktijk leert dat de inzet van therapie kan plaatsvinden bij diverse hulpvragen van deze patiënten. Er wordt een onderscheid gemaakt tussen hulpvragen op het gebied van educatie (informatie en advies) over de aandoening, het beloop van RA en de behandeling, met name de rol van zelfmanagement, specifieke oefeningen die zijn gericht op spierkracht en aerobe capaciteit, en het verkrijgen en behouden van voldoende algemene lichamelijke activiteit. In geen van de richtlijnen of zorgstandaarden wordt echter specifiek beschreven wanneer de therapie ingezet dient te worden en welk onderscheid in inhoud, duur, frequentie of intensiteit gemaakt dient te worden op grond van de onderliggende hulpvraag of problematiek.
De meest relevante aanbevelingen in de EUMUSC.NET ‘Standards of Care’ voor RA luiden:
- Patiënten met RA dienen informatie en advies te ontvangen over een gezonde leefstijl, inclusief lichamelijke activiteit.
- Patiënten met RA dienen informatie te ontvangen over de positieve effecten die oefeningen in het algemeen hebben op vermindering van cardiovasculaire risicofactoren, behoud van de mobiliteit van het gewricht en het voorkomen van spierkrachtvermindering.
- Patiënten met RA dienen professioneel advies en professionele begeleiding te krijgen bij het oefenen (zoals bij cardiorespiratoire en -vasculaire training en spierkrachttraining) specifiek voor hun situatie (betrokkenheid van gewrichten bij het ziekteproces), en aangepast aan de algemene gezondheidstoestand van de patiënt.
Contra-indicaties voor oefentherapie
Ten aanzien van oefentherapie kan er sprake zijn van een contra-indicatie die direct gerelateerd is aan RA, of een contra-indicatie die gerelateerd is aan eventuele comorbiditeit. Absolute contra-indicaties voor oefentherapie bij patiënten met RA zijn: koorts, en wervelfractuur, artrogene instabiliteit van de cervicale wervelkolom en een recente peesruptuur. Een peesruptuur is met name een contra-indicatie voor oefentherapie in de regio waar de ruptuur zich voordeed. Koorts, een (mogelijke) wervelfractuur en (mogelijke) instabiliteit van de cervicale wervelkolom zijn altijd een contra-indicatie voor oefentherapie, maar ook een rode vlag.
Gele en rode vlaggen
Een belangrijk aspect binnen de screening is het beoordelen of de klachten ‘pluis’ of ‘niet-pluis’ zijn. De therapeut is hierbij alert op identificatie van rode vlaggen. De conclusie ‘pluis’ of ‘niet-pluis’ wordt getrokken door de individuele therapeut, vanuit diens perspectief. Wanneer de therapeut tot de conclusie ‘niet-pluis’ komt, wordt de patiënt hierover geïnformeerd en (terug)verwezen naar de (huis)arts.
Zie verder de vigerende richtlijnen van het KNGF en de VvOCM over dossiervoering respectievelijk verslaglegging. De rode vlaggen voor fysio- en oefentherapie bij RA zijn onder andere gericht op de gevolgen van cervicale instabiliteit.[8,9]
1. NHG-werkgroep Artritis. NHG-Standaard Artritis. Utrecht: Nederlands Huisartsengenootschap; 2017. Beschikbaar via https://www.nhg.org/standaarden/volledig/nhg-standaard-artritis. Geraadpleegd op 4 oktober 2018.
2. Hurkmans EJ, van der Giesen FJ, Bloo H, Boonman DC, van der Esch M, Fluit M, et al. KNGF-richtlijn Reumatoïde artritis. Update klinimetrie 2017. Amersfoort: KNGF; 2008.
3. Eumusc.net: Driving musculoskeletal health for Europe. Standard of Care for People with Rheumatoid Arthritis. Beschikbaar via http://www.eumusc.net/workpackages_wp5.cfm.
4. EUMUS.net. Standards of care for people with rheumatoid arthritis. Beschikbaar via http://www.eumusc.net/myUploadData/files/RA_Full_draft_FINAL_V21.pdf.
5. CBO-Richtlijn Reumatoide Artritis. Beschikbaar via https://www.nvr.nl/wp-content/uploads/2014/11/CBO-richtlijn-reumatode-artritis-2009.pdf.
6. Combe B, Landewe R, Lukas C, Bolosiu HD, Breedveld F, Dougados M, et al. EULAR recommendations for the management of early arthritis: report of a task force of the European Standing Committee for International Clinical Studies Including Therapeutics (ESCISIT). Ann Rheum Dis. 2007 Jan;66(1):34-45.
7. Deighton C, O’Mahony R, Tosh J, Turner C, Rudolf M. Guideline Development Group. Management of rheumatoid arthritis: summary of NICE guidance. BMJ. 2009 Mar 16;338:b702.
8. Briggs AM, Fary RE, Slater H, Ranelli S, Chan M. Physiotherapy co-management of rheumatoid arthritis: identification of red flags, significance to clinical practice and management pathways. Man Ther. 2013 Dec;18(6):583-7.
9. Slater H, Briggs AM, Fary RE, Chan M. Upper cervical instability associated with rheumatoid arthritis: what to ‘know’ and what to ‘do’. Man Ther. 2013 Dec;18(6):615-9.
Aanleiding
De fysio- of oefentherapeut begeleidt de patiënt bij het proces van het voorkomen of verminderen van en/of het leren omgaan met beperkingen in activiteiten van het dagelijks leven en maatschappelijke participatie ten gevolge van RA. De belangrijkste middelen om dit doel te bereiken, zijn het geven van voorlichting en advies, en oefentherapie.
In 2024 is de ‘Longstanding EXercise Therapy for people with Rheumatoid Arthritis’ (L-EXTRA)-studie naar de effecten van langdurige gepersonaliseerde gesuperviseerde actieve oefentherapie gepubliceerd (3).
Naar aanleiding van deze L-EXTRA- studie is door het Zorginstituut geconcludeerd dat langdurige gepersonaliseerde gesuperviseerde actieve oefentherapie (≥ 52 weken) onder begeleiding van een fysio- of oefentherapeut beschouwd kan worden als effectieve behandeling bij volwassen patiënten (≥ 18 jaar) met RA met ernstige functionele beperkingen in het dagelijks leven. Deze interventie voldoet bij de genoemde indicatie daarom aan ‘de stand van de wetenschap en praktijk’.
Naar aanleiding van dit onderzoek is de minister geadviseerd om, gelet op de weging van de vier pakketcriteria (de ‘stand van de wetenschap en praktijk’, kosteneffectiviteit, noodzakelijkheid en uitvoerbaarheid), langdurige gepersonaliseerde gesuperviseerde actieve oefentherapie bij deze indicatie op te nemen in de basisverzekering, waar de minister mee akkoord is gegaan.
Het advies aan de minister is om het aantal behandelingen hierbij niet te maximeren, omdat het om een gepersonaliseerde interventie gaat. Het risico wat hierbij gezien wordt is dat oefentherapie bij een grotere groep patiënten ingezet zal worden. Een aanscherping van de indicatiestelling in de KNGF-richtlijn is daarom van belang om te kunnen bepalen welke groep patiënten met RA ‘ernstige functionele beperkingen’ heeft. Dit zou gebaseerd moeten zijn op de inclusiecriteria van de L-EXTRA studie. Het aanpassen van de module B.4 ‘Indicatiestelling’ van de KNGF-richtlijn ‘Reumatoïde Artritis’ is daarom één van de voorwaarden voor de opname van langdurige oefentherapie voor patiënten met indicatie 3 in de basisverzekering.
Het grootste deel van de Nederlandse patiënten met RA kan gezond beweeggedrag verkrijgen en behouden door middel van kortdurende, gespecialiseerde fysio-/oefentherapeutische behandeling (beknopt beweeg-adviestraject van 3-6 maanden) of het reguliere sport- en beweegaanbod en/of het aangepaste sport- en beweegaanbod. Dit zijn patiënten met indicatie 1 of 2 (zie module B.4 van de huidige KNGF-richtlijn). In deze module wordt ingegaan op welke specifieke groep patiënten indicatie 3 hebben en daarmee een indicatie hebben voor langdurige gepersonaliseerde gesuperviseerde fysio- of oefentherapie.
Rationale van de aanbeveling
De werkgroep heeft besloten om een sterke aanbeveling te formuleren voor de indicatiestelling van langdurige (≥ 52 weken) gepersonaliseerde gesuperviseerde actieve oefentherapie voor patiënten met RA met ernstige functionele beperkingen. De indicatie is gebaseerd op de gevonden literatuur vanuit het systematische literatuuronderzoek in C.3.2, namelijk de L-EXTRA-studie. Voor deze L-EXTRA-studie zijn inclusiecriteria opgesteld waarbij grotendeels is aangesloten. Patiënten die in deze studie waren geïncludeerd, op basis van deze criteria, lieten overwegend klinisch relevante effecten zien op de cruciale uitkomsten. De werkgroep stelt dat het stellen van deze indicatie voor patiënten met RA met ernstige functionele beperkingen, gewaardeerd wordt door patiënten en dat de overige criteria van het EtD-proces (economische overwegingen en kosteneffectiviteit, gelijkheid, aanvaarbaarheid en haalbaarheid) als haalbaar en realistisch worden beschouwd.
Conclusies op basis van de literatuur
Voor het beantwoorden van de uitgangsvraag is gebruikgemaakt van beschreven indicaties vanuit de gevonden literatuur in het systematisch literatuuronderzoek, uitgewerkt in de module C.2.3 ‘Oefentherapie met intensieve begeleiding (opent in nieuw tabblad)’.
In deze module (C.2.3) is het effect van langdurige gepersonaliseerde gesuperviseerde actieve oefentherapie bij patiënten met RA met ernstige functionele beperkingen in het dagelijks leven, geëvalueerd. De conclusie hiervan was dat bij patiënten met RA met ernstige functionele beperkingen, langdurige gepersonaliseerde gesuperviseerde actieve oefentherapie resulteert in klinisch relevante effecten op de cruciale uitkomsten fysiek functioneren en fysieke kwaliteit van leven en geen (belangrijke) bijwerkingen geeft.
Deze bevindingen zijn tot stand gekomen op basis van een systematisch literatuuronderzoek, waarbij de beschreven effecten zijn gebaseerd op één studie, namelijk de L-EXTRA-studie (1).
L-EXTRA-studie
In deze studie zijn de volgende inclusiecriteria gehanteerd:
- patiënten die zijn gediagnosticeerd met RA door een reumatoloog;
- patiënten die ernstige functionele beperkingen hebben ondanks medische behandeling en deze functionele beperkingen kunnen niet worden gestopt of verbeterd door een korte, intermitterende oefentherapie-interventie;
- patiënten die langdurige actieve oefentherapie nodig hebben vanwege ernstige beperkingen in dagelijkse activiteiten veroorzaakt door RA, zoals beperkte loopafstand, problemen met het maken van transfers en/of beperkingen in zelfzorg;
- patiënten bij wie de beperkingen in dagelijkse activiteiten gerelateerd zijn aan pijn, stijfheid, afname van spierfunctie, beperkte cardiopulmonale conditie en/of beperkte motorische controle (valgevaar), veroorzaakt door hoge ziekteactiviteit ondanks optimale medische behandeling en/of ernstige gewrichtsschade en/of misvormingen en/of ernstige comorbiditeit (bijv. longaandoeningen of hart- en vaatziekten, depressie, morbide obesitas).
Daarnaast mocht een patiënt ook geen fysiotherapie in de 3 maanden voor de start van de studie genoten hebben.

Van bewijs naar aanbeveling – overwegingen
Effecten en kwaliteit van bewijs
Het onderdeel van bewijs naar aanbeveling bevat een negental criteria.
In deze module is er bij het beantwoorden van de uitgangsvraag geen effect of bewijskracht vastgesteld. De effecten en bewijskracht van langdurige gepersonaliseerde gesuperviseerde actieve oefentherapie zijn uitgewerkt in module C.2.3 ‘Oefentherapie met intensieve begeleiding’ (opent in nieuw tabblad). Om die reden heeft de werkgroep geen gewenste effecten, ongewenste effecten, kwaliteit van bewijs en balans van gewenste en ongewenste effecten (vier van de negen criteria) geformuleerd.
1. Waarden en voorkeuren van patiënten
De werkgroep heeft de ervaring dat de patiënten waarde zullen hechten aan de indicatiestelling, doordat patiënten met ernstige functionele beperkingen op basis van deze indicatiestelling aanspraak kunnen maken op langdurige gepersonaliseerde gesuperviseerde actieve oefentherapie. De indicatiestelling betreft geen belastende testen of niet veel tijd (veel tijdinvestering).
2. Economische overwegingen en kosteneffectiviteit
Voor fysio- en oefentherapeuten wordt de eis gesteld dat zij een verplichte scholing volgen om deze specifieke patiëntengroep te kunnen behandelen. De kosten die hiermee gepaard gaan, zijn een investering, echter de werkgroep ervaart deze als laag. De benodigde middelen voor het stellen van de indicatie voor langdurige gepersonaliseerde gesuperviseerde actieve oefentherapie worden als verwaarloosbaar beoordeeld. Wel is er een risico dat een grotere groep mensen met RA (>5% van het totale aantal patiënten met RA in plaats van <5%, in totaal 3.750 tot 4.500 patiënten per jaar) een indicatie 3 krijgt toegewezen door de behandelend therapeut. In de huidige organisatie van zorg heeft een fysio- of oefentherapeut een direct en een indirect belang om indicatie 3 te stellen; direct vanwege het ontbreken van een maximaal aantal te vergoedde behandelingen, en indirect vanwege de therapeut-patiëntrelatie; de patiënt heeft vaak een direct (economisch) belang bij een hogere vergoeding. Om dit risico te ondervangen is bewustwording van dit risico van belang en zal dit onderdeel zijn van de verplichtte scholing.
3. Gelijkheid
De werkgroep verwacht dat door het toepassen van de indicatie de gezondheidsgelijkheid hetzelfde blijft of mogelijk zou kunnen leiden tot een toename van de gezondheidsgelijkheid. De L-EXTRA studie heeft aangetoond dat langdurige actieve oefentherapie leidt tot minder functionele beperkingen bij mensen met ernstige RA; waardoor de gezondheidsgelijkheid toeneemt.
4. Aanvaardbaarheid
De werkgroep verwacht dat het toepassen van de indicatie door alle key stakeholders zal worden geaccepteerd. De middelen die van de therapeut geëist worden (tijd en trainingsinvestering), worden door de werkgroep als verwaarloosbaar beschouwd en wegen op tegen het mogen toepassen van deze interventie bij deze specifieke patiëntengroep. Het risico dat bij punt twee beschreven is (een grotere groep patiënten met RA dan 5% van het totale aantal krijgt indicatie 3), zal mogelijk kunnen leiden tot een verminderde aanvaardbaarheid door het Zorginstituut en/of zorgverzekeraars. Dit moet voorkomen worden door bewustwording en scholing over dit onderwerp voor het op de juiste manier toepassen van de criteria.
5. Haalbaarheid
De wijze waarop patiënten met RA met ernstige functionele beperkingen worden geïndiceerd, wordt door de werkgroep als een realistische werkwijze in de fysio- en oefentherapeutische praktijk beoordeeld. De werkgroep beoordeelt dat fysio- of oefentherapeuten op basis van klinisch redeneren veelal in de dagelijkse praktijk onderscheid maken op basis van deze criteria. De werkgroep is ook van mening dat de L-EXTRA-studie tevens aantoont dat patiënten niet overbehandeld worden, doordat de frequentie van de behandeling gedurende de studie afneemt na 52 weken.
De werkgroep erkent dat het wenselijk is om bij het stellen van de indicatie een zekere objectiviteit te hanteren om het handelen van de fysio- of oefentherapeut te uniformeren. Echter de werkgroep is tevens van mening dat er zekere subjectiviteit noodzakelijk is in het klinisch redeneerproces om de patiënt multifactorieel in kaart te brengen en de juiste indicatie te stellen. Dit omdat er veel heterogeniteit is in type klachten en beperkingen die mensen met RA hebben. Bovendien zijn er momenteel geen meetinstrumenten voor handen die duidelijke afkapwaarden geven tussen bijvoorbeeld matige beperkingen en ernstige beperkingen bij mensen met RA.
Ook het aanhouden van een criterium om een beperkte loopafstand (<100 m) te hanteren als afkapwaarde bleek niet passend; enerzijds omdat niet iedere RA patiënt met ernstige beperkingen specifiek een beperkte loopafstand heeft, anderzijds omdat het wel hebben van een beperkte loopafstand een vertekend beeld kan geven. Indien je deze afkapwaarde hanteert zal een patiënt die <100 m loopt, maar verder goed functioneert alsnog voor langdurige gesuperviseerde actieve oefentherapeut geïndiceerd zijn, wat volgens de werkgroep een incorrecte indicatie is. Ter bevordering van het objectief en uniform handelen wordt de therapeut daarom aanbevolen gebruik te maken van de beschreven aanbevolen en optionele meetinstrumenten in module ‘B.3 Meetinstrumenten’, zodat de therapeut op basis van klinisch redeneren vervolgens kan vaststellen of er een indicatie 3 is. Het gebruik van meetinstrumenten is daarom als aanbeveling toegevoegd aan de aanbevelingen in deze module.
Een aanvullende overweging vanuit de werkgroep is dat de PROMIS, die gebruikt is in de L-EXTRA-studie niet auteursrechtelijk vrij is voor opname in de EPD’s. Dit maakt dat het toepassen van de PROMIS in de praktijk niet haalbaar is.
De werkgroep benadrukt dat er een verantwoordelijkheid bij de fysio- of oefentherapeut en patiënt ligt dat als er geen indicatie 3 is, er ook niet gestart wordt met een langdurige actieve oefentherapie interventie. De werkgroep spreekt uit dat zij er vertrouwen in heeft dat dit wordt toegepast, door bewustwording van dit onderwerp binnen het hedendaags fysio- en oefentherapeutisch handelen. Therapeuten zijn goed in staat om te evalueren of er (nog) een indicatie is voor de oefentherapie.
Ook geeft de werkgroep aan dat het inzetten van de langdurige gepersonaliseerde gesuperviseerde actieve oefentherapie alleen haalbaar is als de patiënt voldoende gemotiveerd kan worden om te bewegen. Hiertoe wordt een inschatting gemaakt, waarbij de fysio- of oefentherapeut luistert, adviseert en/of begeleidt en samen met de patiënt beslist of de interventie voor de patiënt de juiste optie is (2).
Eventuele additionele overwegingen
De werkgroep beoordeelt dat bij patiënten met RA er veelal sprake is van comorbiditeiten en dat dit geen onderscheidend inclusiecriterium is voor een specifieke subgroep (zie module A.3 ‘Klinisch beeld, diagnose (opent in nieuw tabblad)’).
De werkgroep wil benadrukken dat er ook sprake kan zijn van chronische pijn, waarbij de pijn aanhoudt, zonder dat het naar een duidelijke oorzaak herleidbaar is (3-6). De werkgroep adviseert om in dergelijke situaties de richtlijn ‘Chronische Pijnrevalidatie’ te raadplegen (7).
Aandachtspunten voor implementatie
Zie het onderdeel ‘haalbaarheid’.
Kennislacunes
De huidige aanbeveling is gebaseerd op de inclusiecriteria van de L-EXTRA studie, aangescherpt door expert opinion in de werkgroep. Het bleek hierbij tot op heden niet mogelijk om indicatie 3 te kunnen stellen op basis van objectieve of subjectieve meetinstrumenten in de fysio- of oefentherapeutische praktijk. Vervolgonderzoek zou zich kunnen richten op het ontwikkelen van klinisch goed toepasbare meetinstrumenten voor het onderscheiden van patiënten met indicatie 1, 2 en 3.
Hiernaast is er vanuit de praktijk een roep om langdurige oefentherapie niet alleen toegankelijk te maken voor mensen met ernstige functionele beperkingen (indicatie 3), maar juist ook voor mensen die een hoog risico lopen op het ontwikkelingen van deze ernstige functionele beperkingen in de toekomst. Een kennislacune hierbij is dat het niet onderzocht is wat de effectiviteit van (langdurige) oefentherapie is op patiënten met RA met indicatie 2.
Initiatiefnemers
Het initiatief voor deze modulaire herziening lag bij het Koninklijk Nederlands Genootschap Fysiotherapie (KNGF), in samenwerking met de Vereniging van Oefentherapeuten Cesar en Mensendieck (VvOCM).
Betrokkenheid van belanghebbenden (auteurs)
Voor het ontwikkelen van de richtlijnmodule is in 2024 een projectgroep samengesteld, bestaande uit een kerngroep en een multidisciplinaire werkgroep. De werkgroep bestaat uit vertegenwoordigers van alle primair betrokken professionals bij de zorg voor RA. De werkgroep werd ondersteund in de ontwikkeling door richtlijnadviseurs vanuit het KNGF en de VvOCM.
De rollen en taken van de belanghebbenden van de richtlijn worden beschreven in de KNGF-richtlijnenmethodiek (8).
Richtlijnadviseurs KNGF en VvOCM
Werkgroep
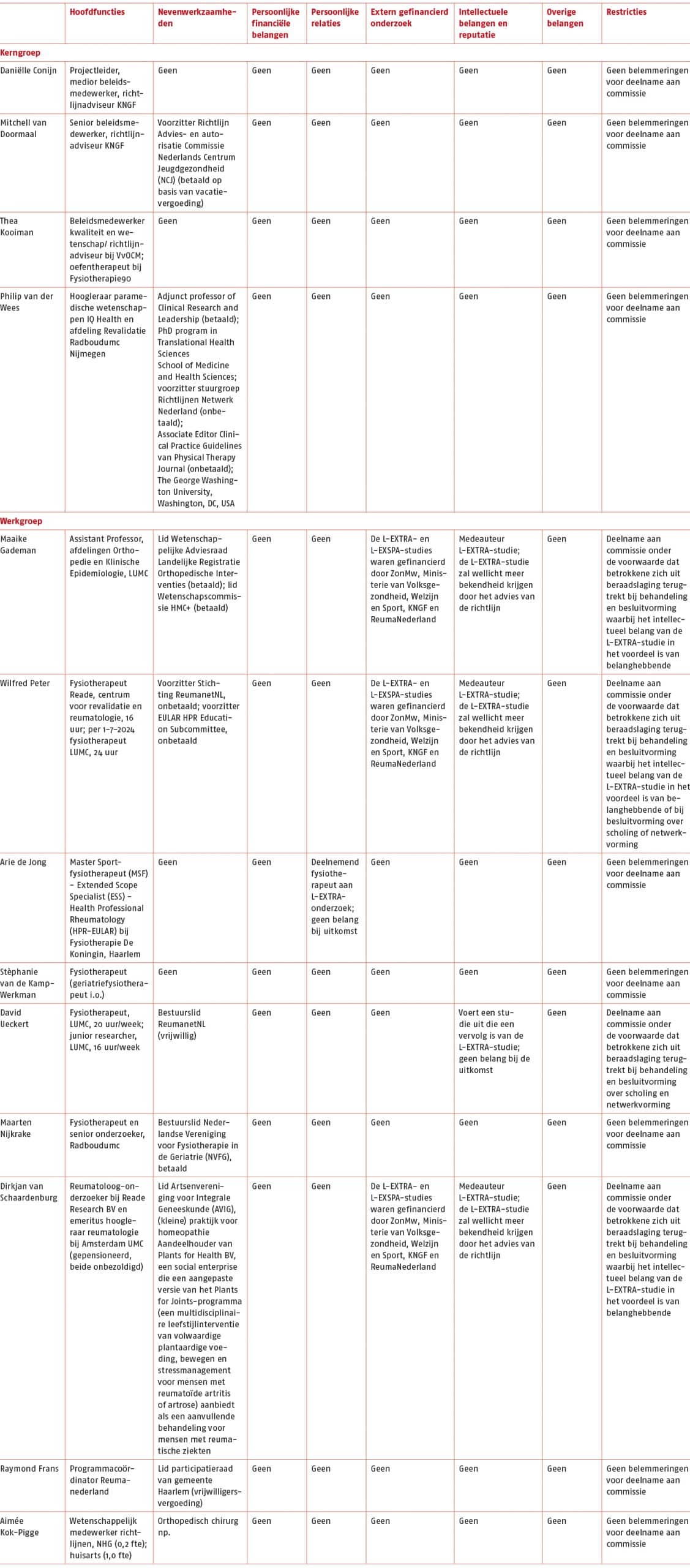
Belangen
Voorafgaand aan en bij afsluiting van het project hebben alle projectgroep leden een belangenverklaring ingevuld. De belangenverklaringen zijn beoordeeld door de richtlijnadviseurs en indien nodig (bij een ‘conflict of interest’) werden gedurende het richtlijnproject maatregelen getroffen (bijv. het niet participeren in het proces ‘van bewijs naar aanbeveling’ in de werk- of klankbordgroep) om (schijn van) oneigenlijke beïnvloeding door belangenverstrengeling zo veel mogelijk te voorkomen, conform de KNGF-richtlijnenmethodiek 2022. (9)
In de belangenverklaringen is een overzicht opgenomen met de affiliaties (de organisatie of instelling en plaats van werkzaamheden) van de leden van de projectgroep.
Autoriserende partijen
De volgende partijen hebben deze module geautoriseerd:
- Koninklijk Nederlands Genootschap Fysiotherapie (KNGF);
- Vereniging van Oefentherapeuten Cesar en Mensendieck (VvOCM);
- Nederlandse Vereniging voor Reumatologie (NVR);
- ReumaNederland;
- Vereniging voor Sportgeneeskunde (VSG)
- Nationale Vereniging Reumazorg Nederland.
De volgende partij heeft een verklaring van geen bezwaar afgegeven:
- Nederlands Huisartsen Genootschap (NHG).
Geldigheid en onderhoudsprocedure
Publicatiedatum:5 december 2024
Laatst beoordeeld:5 december 2024
Laatst geautoriseerd:5 december 2024
De eerstvolgende beoordeling op actualiteit vindt plaats in 2029.
Zie de KNGF-richtlijnenmethodiek voor informatie over het beleid wat betreft richtlijnenonderhoud.
Financiering
De ontwikkeling van deze module is gefinancierd door het KNGF.
Toepassing van de KNGF-richtlijnenmethodiek
De ontwikkeling van deze module heeft plaatsgevonden volgens de KNGF-richtlijnenmethodiek 2022. Deze methodiek is gebaseerd op het AGREE II-instrument en de AQUA-leidraad. Binnen de KNGF-richtlijnenmethodiek wordt gebruikgemaakt van GRADE voor de beoordeling van de bewijskracht en voor het proces van ‘evidence to decision’(8).
- Teuwen MMH, van Weely SFE, Vliet Vlieland TPM, van Wissen MAT, Peter WF, den Broeder AA, et al. Effectiveness of longstanding exercise therapy compared with usual care for people with rheumatoid arthritis and severe functional limitations: a randomised controlled trial. Ann Rheum Dis. 2024;83(4):437-45.
- Mutsaers JHAM, Ruitenbeek TH, Schmitt MA, Veenhof C, Driehuis F. KNGF Beroepsprofiel Fysiotherapeut. Over het vakgebied en rollen en competenties van de fysiotherapeut Amersfoort: Koninklijk Nederlands Genootschap Fysiotherapie (KNGF)2021 [cited 2022 21 September]. Available from: https://www.kngf.nl/binaries/content/assets/kngf/onbeveiligd/vak-en-kwaliteit/beroepsprofiel/kngf_beroepsprofiel-fysiotherapeut_2021.pdf.
- Mathias K, Amarnani A, Pal N, Karri J, Arkfeld D, Hagedorn JM, et al. Chronic Pain in Patients with Rheumatoid Arthritis. Curr Pain Headache Rep. 2021;25(9):59.
- Zhang A, Lee YC. Mechanisms for Joint Pain in Rheumatoid Arthritis (RA): from Cytokines to Central Sensitization. Curr Osteoporos Rep. 2018;16(5):603-10.
- Meeus M, Vervisch S, De Clerck LS, Moorkens G, Hans G, Nijs J. Central sensitization in patients with rheumatoid arthritis: a systematic literature review. Semin Arthritis Rheum. 2012;41(4):556-67.
- Nijs J, George SZ, Clauw DJ, Fernández-de-Las-Peñas C, Kosek E, Ickmans K, et al. Central sensitisation in chronic pain conditions: latest discoveries and their potential for precision medicine. Lancet Rheumatol. 2021;3(5):e383-e92.
- Nederlandse Vereniging van Revalidatieartsen. FMS-richtlijn Chronische Pijnrevalidatie: Federatie Medisch Specialisten; 2024 [Available from: https://richtlijnendatabase.nl/richtlijn/chronische_pijnrevalidatie/startpagina_richtlijn_chronische_pijnrevalidatie_2024.html.
- Koninklijk Nederlands Genootschap voor Fysiotherapie, Vreeken H, Van Doormaal MCM, Conijn D, Meerhoff G, Swart N. KNGF-richtlijnenmethodiek: ontwikkeling en implementatie van KNGF-richtlijnen, versie 3 Amersfoort: Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF); 2022 [Available from: https://www.kngf.nl/kennisplatform/richtlijnen.
- Koninklijke Nederlandse Akademie van Wetenschappen. Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling 2016 [cited 2024 24 mei]. Available from: https://www.knaw.nl/nl/publicaties/code-ter-voorkoming-van-oneigenlijke-beinvloeding-door-belangenverstrengeling.
B.5 Contra-indicaties voor oefentherapie
Er bestaat een absolute contra-indicaties voor oefentherapie in de volgende aan RA gerelateerde medische situaties:
- koorts, en/of
- een wervelfractuur, en/of
- artrogene instabiliteit van de cervicale wervelkolom, en/of
- een recente peesruptuur (met name voor oefentherapie in de regio waar de ruptuur zich voordeed).
Daarnaast kan er een contra-indicatie zijn voor oefentherapie op grond van comorbiditeit (al dan niet aan RA gerelateerd).
Onderbouwing
Noot 8 Indicatiestelling en contra-indicaties bij oefentherapie, en gele en rode vlaggen
Uitgangsvraag
Wanneer is fysio- of oefentherapie geïndiceerd bij mensen met RA en op basis van welke criteria en/of rode vlaggen is het aanbevolen om mensen met RA terug te verwijzen naar de huisarts of behandelend specialist?
Deze vraag is beantwoord door de indicaties voor fysiotherapie en oefentherapie bij patiënten met RA te beschrijven en door te omschrijven welke rode vlaggen en contra-indicaties gelden voor de behandeling. Hierbij is (wetenschappelijke) literatuur gebruikt.
Indicatiestelling
De fysiotherapeutische of oefentherapeutische behandeling en met name oefentherapie wordt aanbevolen in diverse (inter)nationale richtlijnen en standaarden voor de behandeling van mensen met RA.[1-7] Geen van de richtlijnen is specifiek over de indicaties en contra-indicaties voor fysio- en oefentherapie bij deze aandoening. De praktijk leert dat de inzet van therapie kan plaatsvinden bij diverse hulpvragen van deze patiënten. Er wordt een onderscheid gemaakt tussen hulpvragen op het gebied van educatie (informatie en advies) over de aandoening, het beloop van RA en de behandeling, met name de rol van zelfmanagement, specifieke oefeningen die zijn gericht op spierkracht en aerobe capaciteit, en het verkrijgen en behouden van voldoende algemene lichamelijke activiteit. In geen van de richtlijnen of zorgstandaarden wordt echter specifiek beschreven wanneer de therapie ingezet dient te worden en welk onderscheid in inhoud, duur, frequentie of intensiteit gemaakt dient te worden op grond van de onderliggende hulpvraag of problematiek.
De meest relevante aanbevelingen in de EUMUSC.NET ‘Standards of Care’ voor RA luiden:
- Patiënten met RA dienen informatie en advies te ontvangen over een gezonde leefstijl, inclusief lichamelijke activiteit.
- Patiënten met RA dienen informatie te ontvangen over de positieve effecten die oefeningen in het algemeen hebben op vermindering van cardiovasculaire risicofactoren, behoud van de mobiliteit van het gewricht en het voorkomen van spierkrachtvermindering.
- Patiënten met RA dienen professioneel advies en professionele begeleiding te krijgen bij het oefenen (zoals bij cardiorespiratoire en -vasculaire training en spierkrachttraining) specifiek voor hun situatie (betrokkenheid van gewrichten bij het ziekteproces), en aangepast aan de algemene gezondheidstoestand van de patiënt.
Contra-indicaties voor oefentherapie
Ten aanzien van oefentherapie kan er sprake zijn van een contra-indicatie die direct gerelateerd is aan RA, of een contra-indicatie die gerelateerd is aan eventuele comorbiditeit. Absolute contra-indicaties voor oefentherapie bij patiënten met RA zijn: koorts, en wervelfractuur, artrogene instabiliteit van de cervicale wervelkolom en een recente peesruptuur. Een peesruptuur is met name een contra-indicatie voor oefentherapie in de regio waar de ruptuur zich voordeed. Koorts, een (mogelijke) wervelfractuur en (mogelijke) instabiliteit van de cervicale wervelkolom zijn altijd een contra-indicatie voor oefentherapie, maar ook een rode vlag.
Gele en rode vlaggen
Een belangrijk aspect binnen de screening is het beoordelen of de klachten ‘pluis’ of ‘niet-pluis’ zijn. De therapeut is hierbij alert op identificatie van rode vlaggen. De conclusie ‘pluis’ of ‘niet-pluis’ wordt getrokken door de individuele therapeut, vanuit diens perspectief. Wanneer de therapeut tot de conclusie ‘niet-pluis’ komt, wordt de patiënt hierover geïnformeerd en (terug)verwezen naar de (huis)arts.
Zie verder de vigerende richtlijnen van het KNGF en de VvOCM over dossiervoering respectievelijk verslaglegging. De rode vlaggen voor fysio- en oefentherapie bij RA zijn onder andere gericht op de gevolgen van cervicale instabiliteit.[8,9]
1. NHG-werkgroep Artritis. NHG-Standaard Artritis. Utrecht: Nederlands Huisartsengenootschap; 2017. Beschikbaar via https://www.nhg.org/standaarden/volledig/nhg-standaard-artritis. Geraadpleegd op 4 oktober 2018.
2. Hurkmans EJ, van der Giesen FJ, Bloo H, Boonman DC, van der Esch M, Fluit M, et al. KNGF-richtlijn Reumatoïde artritis. Update klinimetrie 2017. Amersfoort: KNGF; 2008.
3. Eumusc.net: Driving musculoskeletal health for Europe. Standard of Care for People with Rheumatoid Arthritis. Beschikbaar via http://www.eumusc.net/workpackages_wp5.cfm.
4. EUMUS.net. Standards of care for people with rheumatoid arthritis. Beschikbaar via http://www.eumusc.net/myUploadData/files/RA_Full_draft_FINAL_V21.pdf.
5. CBO-Richtlijn Reumatoide Artritis. Beschikbaar via https://www.nvr.nl/wp-content/uploads/2014/11/CBO-richtlijn-reumatode-artritis-2009.pdf.
6. Combe B, Landewe R, Lukas C, Bolosiu HD, Breedveld F, Dougados M, et al. EULAR recommendations for the management of early arthritis: report of a task force of the European Standing Committee for International Clinical Studies Including Therapeutics (ESCISIT). Ann Rheum Dis. 2007 Jan;66(1):34-45.
7. Deighton C, O’Mahony R, Tosh J, Turner C, Rudolf M. Guideline Development Group. Management of rheumatoid arthritis: summary of NICE guidance. BMJ. 2009 Mar 16;338:b702.
8. Briggs AM, Fary RE, Slater H, Ranelli S, Chan M. Physiotherapy co-management of rheumatoid arthritis: identification of red flags, significance to clinical practice and management pathways. Man Ther. 2013 Dec;18(6):583-7.
9. Slater H, Briggs AM, Fary RE, Chan M. Upper cervical instability associated with rheumatoid arthritis: what to ‘know’ and what to ‘do’. Man Ther. 2013 Dec;18(6):615-9.
B.6 Gele en rode vlaggen
Mogelijk signaleert de therapeut gele en/of rode vlaggen. Gele vlaggen zijn aanwijzingen voor psychosociale en gedragsmatige risicofactoren voor het onderhouden en/of verergeren van de gezondheidsproblemen bij RA. Rode vlaggen zijn patronen van symptomen, oftewel waarschuwingssignalen, die kunnen wijzen op ernstige pathologie, en kunnen aanvullende medische diagnostiek vereisen. Deze gele en rode vlaggen kan de therapeut al signaleren tijdens de screening – op basis van de DTF of DTO – maar gele en rode vlaggen kunnen zich ook in de loop van het behandeltraject voordoen.
De therapeut dient bij de behandeling rekening te houden met gele vlaggen, maar gele vlaggen kunnen ook aanleiding zijn om, in overleg met de huisarts, te overwegen een andere zorgverlener in te schakelen.
Het klachtenpatroon bij RA is specifiek. De therapeut moet dit patroon kennen om rode vlaggen te signaleren die niet bij dit patroon passen. Hierna staan de rode vlaggen bij RA die zijn verzameld op basis van de literatuur en expert opinion.
Rode vlaggen bij patiënten met RA
- ongewenst gewichtsverlies > 5 kg per maand (mogelijk teken van maligniteit)
- overmatig nachtelijk transpireren (mogelijk teken van infectie of maligniteit)
- warme en gezwollen (rode) gewrichten (mogelijke tekenen van infectieus ontstekingsproces van het gewricht, bacteriële artritis)
- koorts of algehele malaise bij het gebruik van biologicals (mogelijke tekenen van een infectieus ontstekingsproces)
- nekpijn of pijn aan de achterkant van het hoofd, al dan niet in combinatie met ‘opspringende’ benen, en/of een zandgevoel in de handen (mogelijke tekenen van een myelumcompressie, ten gevolge van instabiliteit van de cervicale wervelkolom met (sub)luxatie van de eerste of tweede cervicale wervel)
- motorische (parese of paralyse) en/of sensorische (gevoelsstoornis) uitvalsverschijnselen (mogelijke tekenen van polyneuropathie, mononeuritis of vasculitis)
- acute opvlamming van RA of plotselinge toename van klachten (mogelijke tekenen van actieve ziekte)
- plotseling optredende lokale motorische uitval (mogelijk teken van peesruptuur van bijvoorbeeld de musculus extensor digitorum communis/indicis, de musculus extensor pollicis longus of de musculus biceps brachii)
De therapeut moet de patiënt informeren over de rode vlaggen die zijn gesignaleerd. Ook de huisarts moet, in overleg met de patiënt door de therapeut, over de rode vlag(gen) geïnformeerd worden. Daarnaast kan de patiënt het advies krijgen om contact op te nemen met de huisarts of de behandelend reumatoloog.
Bij een rode vlag die al langere tijd aanwezig is en bekend is bij de patiënt, huisarts en/of behandelend reumatoloog volstaat het monitoren van het beloop ervan.
Onderbouwing
Uitgangsvraag
- Wanneer is fysio- of oefentherapie geïndiceerd bij mensen met RA en op basis van welke criteria en/of rode vlaggen is het aanbevolen om mensen met RA terug te verwijzen naar de huisarts of behandelend specialist? (zie hiervoor noot 8)
- Op basis van welke criteria kan de fysio- of oefentherapeut beoordelen of een patiënt met RA indicatie 3 heeft en daarmee in aanmerking komt voor langdurige gepersonaliseerde gesuperviseerde actieve oefentherapie (gegeven door de fysio- of oefentherapeut)? (zie hiervoor onderbouwing indicatie 3)
Noot 8 Indicatiestelling en contra-indicaties bij oefentherapie, en gele en rode vlaggen
Deze vraag is beantwoord door de indicaties voor fysiotherapie en oefentherapie bij patiënten met RA te beschrijven en door te omschrijven welke rode vlaggen en contra-indicaties gelden voor de behandeling. Hierbij is (wetenschappelijke) literatuur gebruikt.
Indicatiestelling
De fysiotherapeutische of oefentherapeutische behandeling en met name oefentherapie wordt aanbevolen in diverse (inter)nationale richtlijnen en standaarden voor de behandeling van mensen met RA.[1-7] Geen van de richtlijnen is specifiek over de indicaties en contra-indicaties voor fysio- en oefentherapie bij deze aandoening. De praktijk leert dat de inzet van therapie kan plaatsvinden bij diverse hulpvragen van deze patiënten. Er wordt een onderscheid gemaakt tussen hulpvragen op het gebied van educatie (informatie en advies) over de aandoening, het beloop van RA en de behandeling, met name de rol van zelfmanagement, specifieke oefeningen die zijn gericht op spierkracht en aerobe capaciteit, en het verkrijgen en behouden van voldoende algemene lichamelijke activiteit. In geen van de richtlijnen of zorgstandaarden wordt echter specifiek beschreven wanneer de therapie ingezet dient te worden en welk onderscheid in inhoud, duur, frequentie of intensiteit gemaakt dient te worden op grond van de onderliggende hulpvraag of problematiek.
De meest relevante aanbevelingen in de EUMUSC.NET ‘Standards of Care’ voor RA luiden:
- Patiënten met RA dienen informatie en advies te ontvangen over een gezonde leefstijl, inclusief lichamelijke activiteit.
- Patiënten met RA dienen informatie te ontvangen over de positieve effecten die oefeningen in het algemeen hebben op vermindering van cardiovasculaire risicofactoren, behoud van de mobiliteit van het gewricht en het voorkomen van spierkrachtvermindering.
- Patiënten met RA dienen professioneel advies en professionele begeleiding te krijgen bij het oefenen (zoals bij cardiorespiratoire en -vasculaire training en spierkrachttraining) specifiek voor hun situatie (betrokkenheid van gewrichten bij het ziekteproces), en aangepast aan de algemene gezondheidstoestand van de patiënt.
Contra-indicaties voor oefentherapie
Ten aanzien van oefentherapie kan er sprake zijn van een contra-indicatie die direct gerelateerd is aan RA, of een contra-indicatie die gerelateerd is aan eventuele comorbiditeit. Absolute contra-indicaties voor oefentherapie bij patiënten met RA zijn: koorts, en wervelfractuur, artrogene instabiliteit van de cervicale wervelkolom en een recente peesruptuur. Een peesruptuur is met name een contra-indicatie voor oefentherapie in de regio waar de ruptuur zich voordeed. Koorts, een (mogelijke) wervelfractuur en (mogelijke) instabiliteit van de cervicale wervelkolom zijn altijd een contra-indicatie voor oefentherapie, maar ook een rode vlag.
Gele en rode vlaggen
Een belangrijk aspect binnen de screening is het beoordelen of de klachten ‘pluis’ of ‘niet-pluis’ zijn. De therapeut is hierbij alert op identificatie van rode vlaggen. De conclusie ‘pluis’ of ‘niet-pluis’ wordt getrokken door de individuele therapeut, vanuit diens perspectief. Wanneer de therapeut tot de conclusie ‘niet-pluis’ komt, wordt de patiënt hierover geïnformeerd en (terug)verwezen naar de (huis)arts.
Zie verder de vigerende richtlijnen van het KNGF en de VvOCM over dossiervoering respectievelijk verslaglegging. De rode vlaggen voor fysio- en oefentherapie bij RA zijn onder andere gericht op de gevolgen van cervicale instabiliteit.[8,9]
1. NHG-werkgroep Artritis. NHG-Standaard Artritis. Utrecht: Nederlands Huisartsengenootschap; 2017. Beschikbaar via https://www.nhg.org/standaarden/volledig/nhg-standaard-artritis. Geraadpleegd op 4 oktober 2018.
2. Hurkmans EJ, van der Giesen FJ, Bloo H, Boonman DC, van der Esch M, Fluit M, et al. KNGF-richtlijn Reumatoïde artritis. Update klinimetrie 2017. Amersfoort: KNGF; 2008.
3. Eumusc.net: Driving musculoskeletal health for Europe. Standard of Care for People with Rheumatoid Arthritis. Beschikbaar via http://www.eumusc.net/workpackages_wp5.cfm.
4. EUMUS.net. Standards of care for people with rheumatoid arthritis. Beschikbaar via http://www.eumusc.net/myUploadData/files/RA_Full_draft_FINAL_V21.pdf.
5. CBO-Richtlijn Reumatoide Artritis. Beschikbaar via https://www.nvr.nl/wp-content/uploads/2014/11/CBO-richtlijn-reumatode-artritis-2009.pdf.
6. Combe B, Landewe R, Lukas C, Bolosiu HD, Breedveld F, Dougados M, et al. EULAR recommendations for the management of early arthritis: report of a task force of the European Standing Committee for International Clinical Studies Including Therapeutics (ESCISIT). Ann Rheum Dis. 2007 Jan;66(1):34-45.
7. Deighton C, O’Mahony R, Tosh J, Turner C, Rudolf M. Guideline Development Group. Management of rheumatoid arthritis: summary of NICE guidance. BMJ. 2009 Mar 16;338:b702.
8. Briggs AM, Fary RE, Slater H, Ranelli S, Chan M. Physiotherapy co-management of rheumatoid arthritis: identification of red flags, significance to clinical practice and management pathways. Man Ther. 2013 Dec;18(6):583-7.
9. Slater H, Briggs AM, Fary RE, Chan M. Upper cervical instability associated with rheumatoid arthritis: what to ‘know’ and what to ‘do’. Man Ther. 2013 Dec;18(6):615-9.

